Перейти к:
РЕДКОЕ ОСЛОЖНЕНИЕ ХРОНИЧЕСКОЙ ЯЗВЫ ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ
https://doi.org/10.57256/2949-0715-2025-4-2-86-91
Аннотация
Актуальность. Осложнения хронических гастродуоденальных язв по-прежнему остаются актуальной проблемой несмотря на оптимизацию консервативного лечения язвенной болезни желудка и двенадцатиперстной кишки. Практически полный отказ от планового оперативного лечения и развитие в части случаев осложнений язвенной болезни привели к увеличению количества экстренных операций, при которых высока вероятность неблагоприятных исходов. Основными задачами в решении данной проблемы все же остаются своевременная диагностика резистентных случаев терапии и своевременность назначения адекватного хирургического лечения. Сочетание различных осложнений язвенной болезни, особенно нетипичных, таких, как холедоходуоденальный и холецистодуоденальный свищи, даёт неспецифические и разнообразные клинические проявления. Это оказывает существенное влияние на течение заболевания и диагностику. Выбор лечебной тактики у данной категории больных индивидуален.
Клиническое наблюдение. Представлено редкое клиническое наблюдение – сочетание нескольких осложнений, в том числе нетипичных, хронической язвы луковицы двенадцатиперстной кишки. Мужчина 58 лет поступил в хирургическое отделение с болями в спине и эпигастральной области, рвотой слизью, ранее не обследован. При эндоскопическом исследовании выявлена хроническая язва двенадцатиперстной кишки, осложнённая кровотечением, пенетрацией и дуоденальным свищом. Ультразвуковое исследование и компьютерная томография позволили лишь определить признаки острого холецистита. По абсолютным показаниям выполнена лапаротомия. При ревизии диагноз уточнён, выявлена хроническая язва луковицы двенадцатиперстной кишки с пенетрацией в печеночно-двенадцатиперстную связку, 2 свища – холецистодуоденальный (между карманом Гартмана и язвой) и холедоходуоденальный, острый холецистит.
Заключение. Клинический пример демонстрирует сочетание нескольких осложнений хронической язвы ДПК, в том числе нетипичных. Выбранная лечебная тактика позволила добиться выздоровления пациента.
Ключевые слова
Для цитирования:
Белобородов В.А., Кельчевская Е.А., Генич Е.В. РЕДКОЕ ОСЛОЖНЕНИЕ ХРОНИЧЕСКОЙ ЯЗВЫ ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ. Байкальский медицинский журнал. 2025;4(2):86-91. https://doi.org/10.57256/2949-0715-2025-4-2-86-91
For citation:
Beloborodov V.A., Kelchevskaya E.A., Genich E.V. A RARE COMPLICATION OF CHRONIC DUODENAL ULCER. Baikal Medical Journal. 2025;4(2):86-91. (In Russ.) https://doi.org/10.57256/2949-0715-2025-4-2-86-91
Актуальность
Применение современной медикаментозной терапии язвенной болезни (ЯБ) привело к отказу от её планового хирургического лечения в большей части случаев. Однако число больных с осложнениями данного заболевания, в том числе с сочетанными, которые требуют экстренного оперативного вмешательства, в настоящее время не только не уменьшается, но даже имеет тенденцию к росту. При этом преобладает количество случаев, в которых наблюдается сочетание нескольких осложнений [1, 2, 3, 4]. Наиболее редко встречаются такие осложнения ЯБ двенадцатиперстной кишки (ДПК), как холедоходуоденальный и холецистодуоденальный свищи. В литературе встречаются одиночные описания билиодигестивных свищей (БДС) как осложнений ЯБ ДПК [6, 7, 8, 9, 10, 11, 12, 13, 14]. Упоминаний о сочетании холедохо- и холецистодуоденального свищей при осложнённой хронической язве ДПК не найдено. Впервые БДС на фоне пенетрирующей язвы ДПК описал Bartholin в 1654 году [5].
Клинические проявления атипичны и могут быть весьма разнообразными. При обследовании выявляются симптомы хронического холецистита и холангита, панкреатита, язвенной болезни с жалобами на боли в позвоночнике, потери массы тела и признаками диспепсии.
В этих наблюдениях осложнений ЯБ отмечается низкая эффективность инструментальных методов исследования при дооперационной диагностике. Наличие БДС можно заподозрить при обзорной рентгенографии органов брюшной полости у пациентов с пневмобилией без указания в анамнезе на хирургические вмешательства на желчных путях или недавно произведенную эндоскопическую ретроградную холангиопанкреатографию, с помощью комплексного обследования: рентгенконтрастного c барием, ультразвукового исследования, эзофагогастродуоденоскопии, компьютерной томографии, магниторезонансной томографии. В подавляющем большинстве случаев данная патология диагностируется интраоперационно [8, 11, 13, 15, 16, 17].
Предлагаются различные методы хирургического лечения пациентов с БДС, но в каждом конкретном случае требуется индивидуальный выбор оперативного вмешательства, объём которого может отличаться в зависимости от индивидуальных анатомических особенностей, степени и объёма патологических изменений. Отмечается высокий уровень послеоперационных осложнений.
Клинический пример
Приводим клинический пример диагностики и успешного лечения пациента с редким сочетанием осложнений хронической язвы луковицы ДПК. Пациент 58 лет, поступил в хирургическое отделение в экстренном порядке с направительным диагнозом: Прободение кишечника (нетравматическое). Межреберная невралгия? Острый холецистит? При поступлении беспокоили боли в спине, по ходу рёбер (визуальная аналоговая шкала боли - ВАШ 4 балла), в правом подреберье и эпигастрии, рвота слизью, повышение артериального давления. Считает себя больным в течение двух недель, когда появились описанные симптомы. Начало заболевания ни с чем не связывает. Ранее обследования верхних отделов пищеварительного тракта не проводилось.
При пальпации определяется слабая болезненность в правом подреберье, эпигастрии. Положительные симптомы Ортнера, Кера.
При лабораторном обследовании выявлен лейкоцитоз (18,8×109/л) без сдвига влево, эритроциты – 3,83×10 12/л, гемоглобин – 118 г/л. В биохимическом анализе крови и общем анализе мочи – без отклонений от нормальных значений.
При ультразвуковом исследовании отмечены признаки острого холецистита (размеры желчного пузыря 58 × 26 мм, содержимое однородное, конкрементов не выявлено, стенка до 1,0 см с расслоением).
Назначена спазмолитическая, противовоспалительная терапия. В течение суток отмечена положительная динамика в виде купирования болевого синдрома.
Выполнена эзофагогастродуоденоскопия. Выявлена деформация луковицы ДПК, отёк, гиперемия слизистой, язвенный дефект слизистой на передней и верхней стенках размерами 6,5×5,0 см, глубиной около 2,5 см с неровным дном, покрытым фибрином. В центре дефекта видны 2 тромбированных сосуда размерами около 0,2 см, в центре дна – устье свища около 0,3 см в диаметре, из которого в большом количестве поступает прозрачная желчь. Взята биопсия из антрального отдела желудка и из краёв язвы луковицы ДПК. Заключение: Гигантская хроническая язва луковицы ДПК, осложнённая остановившимся кровотечением (Forrest 2а), пенетрацией и дуоденальным свищом. Дистальный язвенный эзофагит (степень D по классификации Лос-Анджелес) с наклонностью к кровотечению (Forrest 2с). Острые геморрагические эрозии антрального отдела желудка (III тип по классификации Tajiamo). Язвенная деформация луковицы ДПК. Поверхностный гастрит. Выраженный бульбит.
Результаты гистологического исследования:
1 – биоптат слизистой желудка с картиной глубокого активного выраженного хронического гастрита с выраженным отёком собственной пластинки. Helicobacter pylori не обнаружены.
2 – фрагменты слизистой ДПК из края дефекта: Выраженное воспаление, некрозы, детрит, отложения гемосидерина.
Выполнена мультиспиральная компьютерная томография органов брюшной полости. Внутрипечёночные жёлчные протоки не расширены. Холедох не расширен. Жёлчный пузырь овоидной формы, 6 × 3 см, стенка отёчна, утолщена до 1,05 см, содержимое гомогенное, конкрементов не выявлено. Заключение: картина острого холецистита.
Учитывая признаки острого холецистита, размеры, локализацию, характеристики язвы, наличие пузырно-дуоденального свища и высокий риск развития кровотечения, больному показана операция в объёме резекции желудка, холецистэктомии.
Выполнена срединная лапаротомия. При ревизии: желчный пузырь не напряжён, не увеличен, стенка отёчна, умеренно инфильтрирована, ДПК деформирована, расширена до 4 см, с признаками дуоденостаза, сразу за привратником – циркулярная хроническая язва до 5,0 см, плотная, пенетрирующая в желчный пузырь и в холедох. Выявлены пузырно-дуоденальный свищ между карманом Гартмана и язвой диаметром до 0,7 см и холедоходуоденальный свищ (до 0,5 см диаметром), разобщены (рис. 1). Произведена резекция 2/3 желудка. Холедох не расширен, гепатодуоденальная связка с воспалительными и рубцовыми изменениями. Культя ДПК ушита аппаратным швом с погружением в отдельные серо-серозные швы. Выделены пузырная артерия и пузырный проток, раздельно перевязаны. Холецистэктомия «от шейки». Ревизия холедоха через свищевое отверстие – зонд свободно проходит в печёночные протоки и в ДПК. Через свищевое отверстие установлен дренаж Кера. Наложен двухрядный позадиободочный гастроэнтерозанастомоз по Бильрот-2 в модификации Гофмейстера-Финстерера. Установлен дренаж к области культи ДПК.
Диагноз: Язвенная болезнь. Хроническая язва ДПК, осложнённая пенетрацией язвы ДПК в гепатодуоденальную связку с формированием холедоходуоденального и холецистодуоденального свищей.
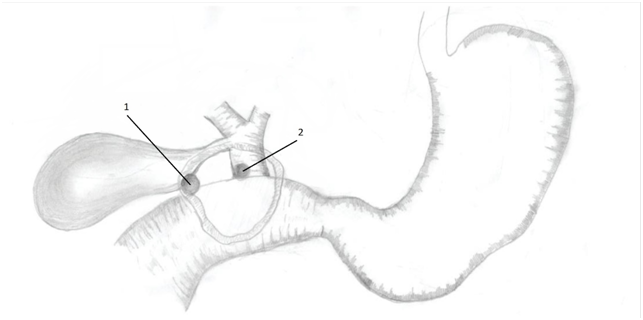
Рис. 1. Схематичное изображение локализации язвы и билиодигестивных свищей. 1 – холецистодуоденальный свищ, 2 – холедоходуоденальный свищ
Fig. 1. Schematic representation of the localization of ulcers and biliodigestive fistulas. 1 – cholecystoduodenal fistula, 2 – choledochoduodenal fistula
По результатам послеоперационного гистологического исследования установлено: Острый деструктивный холецистит (оболочки с участками некроза, очаги аденомиоза, в стенке гнойно-гранулирующее воспаление). Хроническая язва ДПК в стадии обострения. Хронический атрофический гастрит.
На 6 сутки после операции выполнена холангиография: при введении контраста через Т-образный дренаж по Керу, установленный в холедохе, контрастируются нерасширенные внутрипечёночные протоки, холедох диаметром 0,6 см, дефекты наполнения не визуализируются. Контраст в ДПК поступает.
Послеоперационный период протекал без осложнений, заживление раны первичным натяжением. В последующем своевременно удален дренаж из холедоха. Пациент выписан из стационара и наступило выздоровление.
Обсуждение. В последние годы отмечается увеличение числа экстренных операций по поводу осложнений ЯБ с высокой вероятностью неблагоприятных исходов [3]. При этом преобладает количество случаев, в которых наблюдается сочетание нескольких осложнений [1, 2, 3, 4]. В описанном нами клиническом примере отсутствие своевременной диагностики и лечения хронической язвы луковицы ДПК у пациента привело к развитию сочетанных осложнений, в том числе нетипичных. Наиболее редко встречаются такие осложнения ЯБ ДПК, как холедоходуоденальный и холецистодуоденальный свищи. В литературе встречаются одиночные описания билиодигестивных свищей как осложнений ЯБ ДПК [6, 7, 8, 9, 10, 11, 12, 13, 14]. Упоминаний о сочетании холедохо- и холецистодуоденального свищей при осложнённой хронической язве ДПК, как у нашего пациента, не найдено.
В подавляющем большинстве случаев сочетанные осложнения ЯБ диагностируются интраоперационно [8, 11, 13, 15, 16, 17]. В нашем наблюдении ЯБ ДПК в осложнённой форме впервые была выявлена при эндоскопическом исследовании в условиях неотложной хирургии. При этом окончательно уточнить степень патологических изменений (два свища) удалось только интраоперационно.
Отсутствуют единые и проработанные пути решения проблемы, предлагаются различные методы хирургического лечения пациентов с БДС, но в каждом конкретном случае требуется индивидуальный выбор оперативного вмешательства, объём которого может отличаться в зависимости от индивидуальных анатомических особенностей, степени и объёма патологических изменений. Отмечается высокий уровень послеоперационных осложнений. В приведённом клиническом примере до- и интраоперационная диагностика позволила выбрать верную хирургическую тактику.
Заключение. Клинический пример демонстрирует сочетание нескольких осложнений хронической язвы ДПК, в том числе нетипичных. Язвенная болезнь протекала бессимптомно. Билиодигестивные свищи не имели специфических проявлений. Несмотря на позднюю диагностику ЯБ ДПК, благодаря своевременному выявлению осложнений, правильно выбранной лечебной тактики в ургентных условиях удалось добиться благоприятного исхода.
Список литературы
1. Кадыров Д.М., Кодиров Ф.Д., Сайдалиев Ш.Ш., Табаров З.В. Сочетанные осложнения язвенной болезни двенадцатиперстной кишки: классификация и некоторые аспекты патогенеза и тактики хирургического лечения. Здравоохранение Таджикистана. 2022;2:38-47 [Kadyrov D.M., Kodirov F.D., Sajdaliev S.H., Tabarov Z.V. Combined complications of duodenal ulcer: classification and some aspects of pathogenesis and surgical treatment tactics. Zdravoohranenie Tadzhikistana. 2022;2:38-47 (In Russian)]. https://doi.org/10.52888/0514-2515-2022-353-2-38-48
2. Переходов С.Н., Милюков В.Е., Бартош Н.О., Красноперова М.С. Современная оценка эпидемиологии и осложнений язвенной болезни желудка и двенадцатиперстной кишки. Вестник Российского университета дружбы народов. Серия: Медицина. 2024;28(2):230-245 [Perehodov S.N., Milyukov V.E., Bartosh N.O., Krasnoperova M.S. Modern assessment of epidemiology and complications of gastric and duodenal peptic ulcer disease. RUDN Journal of Medicine. 2024;28(2):230-245 (In Russian)]. https://doi.org/10.22363/2313-0245-2024-28-2-230-245
3. Цкаев А.Ю., Саркисян М.К., Копьев М.В. Сочетанные осложнения язвенной болезни желудка и двенадцатиперстной кишки как далекая от решения хирургическая проблема. Вестник Смоленской государственной медицинской академии. 2023;22(2):111-117 [Tskaev A.Yu., Sarkisjan M.K., Kop'jov M.V. Combined complications of peptic ulcer diseases as a surgical problem far from being resolved. Vestnik of the Smolensk State Medical Academy 2023;22(2):111-117 (In Russian)] https://doi.org/10.37903/vsgma.2023.2.15
4. Yadav T.N., Deo K.B., Gautam S. et al. Complicated Peptic Ulcer With Bleeding, Gastric Outlet Obstruction, and Choledochoduodenal Fistula. Cureus. 2020;12(10):e11189 https://doi.org/10.7759/cureus.11189
5. Воробей А.В., Орловский Ю.Н., Вижинис Е.И., Шулейко А.Ч. Хирургическое лечение билиобилиарных и билиодигестивных свищей. Анналы хирургической гепатологии. 2016;21(3):92-100 [Vorobej A.V., Orlovskij Yu.N., Vizhinis E.I., Shulejko A.Ch. Surgical treatment of biliobiliary and biliodigestive fistulas. Annaly hirurgicheskoj gepatologii. 2016;21(3):92-100 (In Russian)]. https://doi.org/10.16931/1995-5464.2016392-100
6. Соломонова Г.А., Завада Н.В., Груша В.В. и др. Язва двенадцатиперстной кишки, осложненная кровотечением и пенетрацией. Хирургическое лечение. Хирургия. Восточная Европа. 2012;4(4):31-40 [Solomonova G.A., Zavada N.V., Grusha V.V. et al. Duodenal ulcer complicated by bleeding and penetration - surgical treatment. Surgery. Eastern Europe. 2012;4(4):31-40 (In Russian)]. URL: https://elibrary.ru/item.asp?id=18362588 [дата доступа: 30.04.2025].
7. Sreekumar S., Vithayathil M., Gaur P., Karim S. Choledochoduodenal fistula: a rare complication of acute peptic ulcer bleeding. BMJ case reports. 2021;14(11):e246532. https://doi.org/10.1136/bcr-2021-24653214
8. Chaouch M.A., Nacef K., Ghannouchi M. et al. Choledochoduodenal fistula due to peptic duodenal ulcer diagnosed by X-barium meal study: interest of medical treatment. Pan Afr Med J. 2018;29:177. https://doi.org/10.11604/pamj.2018.29.177.15043
9. Topal U., Savci G., Sadikoglu M.Y., Tuncel E. Choledochoduodenal fistula secondary to duodenal peptic ulcer. A case report. Acta Radiol. 1997;38(6):1007-9. https://doi.org/10.1080/02841859709172119
10. Jaballah S., Sabri Y., Karim S. Choledochoduodenal fistula due to duodenal peptic ulcer. Dig Dis Sci. 2001;46(11):2475-9. https://doi.org/10.1023/a:1012384105644
11. Stagnitti F., Stagnitti A., Tarcoveanu E. Spontaneous Biliary-Enteric Fistulas and Associated Complications: An Overview. Chirurgia (Bucur). 2021;116(6 Suppl):S28-S35 http://dx.doi.org/10.21614/chirurgia.116.6 Suppl.S28
12. Amine S., Yacine O., Souhaib A. et al. Hook-shaped distal common bile duct due to peptic ulcer mimicking cholangiocarcinoma. Int J Surg Case Rep. 2024;125:110456. https://doi.org/10.1016/j.ijscr.2024.110456
13. AlZahrani S., AlMabadi B., AlZaharani A., Shariff M.K. An Unusual Case of Choledochoduodenal Fistula Secondary to Peptic Ulcer Presenting With Cholangitis and Pneumobilia. Cureus. 2023;15(6):e40915. https://doi.org/10.7759/cureus.40915
14. Uhe I., Litchinko A., Liot E. Peptic ulcer disease complicated with choledocho-duodenal fistula and gastro-intestinal bleeding: a case report and review of the literature. Front Surg. 2023;10:1206828. https://doi.org/10.3389/fsurg.2023.1206828
15. Fedidat R., Safadi W., Waksman I., Hadary A. Choledochoduodenal fistula: an unusual case of pneumobilia. BMJ Case Rep. 2014;2014:bcr2014206798. https://doi.org/10.1136/bcr-2014-206798
16. Muralidhar V., Ajmal I.T., Anand P., Rino R.V. Choledocho-gastric fistula due to chronic peptic ulcer with gastric outlet obstruction and pneumobilia. BMJ Case Rep. 2024;17(2):e259395. https://doi.org/10.1136/bcr-2023-259395
17. Kakked G.A., Bhatt N.R., Bhatt R. Pneumobilia with gastric outlet obstruction. BMJ Case Rep. 2015;2015:bcr2015211053. https://doi.org/10.1136/bcr-2015-211053
Об авторах
Владимир Анатольевич БелобородовРоссия
д.м.н., профессор, заведующий кафедрой общей хирургии
Елена Арнольдовна Кельчевская
Россия
к.м.н., доцент кафедры общей хирургии
Евгений Вячеславович Генич
Россия
врач-хирург
Рецензия
Для цитирования:
Белобородов В.А., Кельчевская Е.А., Генич Е.В. РЕДКОЕ ОСЛОЖНЕНИЕ ХРОНИЧЕСКОЙ ЯЗВЫ ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ. Байкальский медицинский журнал. 2025;4(2):86-91. https://doi.org/10.57256/2949-0715-2025-4-2-86-91
For citation:
Beloborodov V.A., Kelchevskaya E.A., Genich E.V. A RARE COMPLICATION OF CHRONIC DUODENAL ULCER. Baikal Medical Journal. 2025;4(2):86-91. (In Russ.) https://doi.org/10.57256/2949-0715-2025-4-2-86-91
















