Перейти к:
КЛИНИЧЕСКИЙ СЛУЧАЙ АНГИОДИСПЛАЗИИ ПРАВОГО ЛЁГКОГО С РЕЦИДИВИРУЮЩИМ ЛЕГОЧНЫМ КРОВОТЕЧЕНИЕМ
https://doi.org/10.57256/2949-0715-2025-4-1-50-57
Аннотация
Актуальность. Массивное легочное отделение (IIIА-IVБ степени по классификации Григорьева) – трудная задача для бригад скорой медицинской помощи, и специализированных стационаров. Летальность достигает 50 % и более. Основная причина смерти на высоте геморрагического эпизода – затопление кровью верхних путей, асфиксия. Среди причин легочного кровотечения аномалии сосудистого русла легких, например, ангиодисплазия, ангиоматоз, из-за множественных источников кровотечения представляют собой наиболее серьезные трудности для лечения. Эффективный эндоваскулярный гемостаз и профилактика рецидива легочного кровотечения возможны при фундаментальной окклюзии всех сосудов, кровоснабжающих патологическую зону.
Описание клинического случая. В статье представлено наблюдение рецидива массивного легочного собора, дебютировавшего у 40-летней женщины без предшествующего легочного анамнеза. Проведено стационарное лечение: трахеобронхоскопия, окклюзия бронха кровоточащего легкого, деобструкция контрлатерального бронхиального дерева, рентгеноэндоваскулярная окклюзия бронхиальных артерий. Легочное отделение рецидивировало. Повторная окклюзия системных артерий легкого временно остановилась в больнице. Выполнена вынужденная неотложная пневмонэктомия на высоте рецидива легочного отделения. На 6-е сутки послеоперационного периода на фоне прогрессирующей нозокомиальной пневмонии наступила смерть.
Заключение. Приведенное клиническое наблюдение в тяжелых условиях массивного легочного отделения при редкой аномалии сосудов легкого, множественных источниках геморрагии. Один из основных кровоточащих артериальных коллекторов – нижнюю диафрагмальную артерию заокклюзировать не удалось, что стало причиной асфиктического кровотечения. Успешная хирургическая операция по поводу неотложной пневмонэктомии закончилась смертью на фоне нозокомиальной пневмонии единственного легкого.
Ключевые слова
Для цитирования:
Шевченко Д.А., Махутов В.Н., Гончиков Д.Д., Лебедева Д.В., Белых Д.В. КЛИНИЧЕСКИЙ СЛУЧАЙ АНГИОДИСПЛАЗИИ ПРАВОГО ЛЁГКОГО С РЕЦИДИВИРУЮЩИМ ЛЕГОЧНЫМ КРОВОТЕЧЕНИЕМ. Байкальский медицинский журнал. 2025;4(1):50-57. https://doi.org/10.57256/2949-0715-2025-4-1-50-57
For citation:
Shevchenko D.A., Makhutov V.N., Gonchikov D.D., Lebedeva D.V., Belykh D.V. CLINICAL CASE OF RIGHT LUNG ANGIODYSPLASIA WITH RECURRENT PULMONARY BLEEDING. Baikal Medical Journal. 2025;4(1):50-57. (In Russ.) https://doi.org/10.57256/2949-0715-2025-4-1-50-57
актуальность
Массивное легочное кровотечение (ЛК) (IIIA–IVБ степени по классификации Григорьева) – трудная проблема как для бригад скорой медицинской помощи, так и для специализированных клиник. ЛК встречается примерно у 0,1 % амбулаторных и 0,2 % стационарных пациентов [1].
Основные причины – бактериальная деструкция (25,8 %), рак легкого (17,4 %), туберкулез, бронхоэктатическая болезнь (17,4 %), травматическое повреждение, грибковые поражения [1, 2]. Болезни сосудистого русла легких – редкая причина ЛК [3].
При массивном ЛК летальность достигает 50% и более [3]. Лечение предполагает немедленную дезобструкцию дыхательных путей (ригидная бронхоскопия), временный, а затем постоянный гемостаз (эндоваскулярная окклюзия), резекционное вмешательство [2, 4]. Причина рецидива ЛК после эндоваскулярной ангиоредукции – эмболизация не всех кровоточащих, прежде всего абберантных бронхиальных артерий [5, 6, 7]. Смерть на высоте геморрагического эпизода наступает в результате асфиксии [3, 8, 9, 10]. После остановки рецидивирующего ЛК тяжелое состояние и неблагоприятный исход могут быть обусловлены воспалением легких на фоне аспирации крови в периферические отделы дыхательных путей.
Клинический пример
Пациентка 40 лет 02.08.2024 г. доставлена бригадой скорой медицинской помощи с жалобами на обильное кровохарканье в течение 2-3 часов. Геморрагический эпизод был впервые.
Состояние средней тяжести. Нормостеник. Рост 178 см, вес 63 кг, индекс массы тела 19,88 кг/см2. Форма грудной клетки обычная. Частота дыхательных движений в покое 22 в мин. Дыхание ослаблено, в нижних отделах мелкопузырчатые хрипы с обеих сторон. Тоны сердца приглушены. Частота сердечных сокращений 86 ударов в мин., артериальное давление 130/85 мм рт. ст. Откашливала мокроту с примесью алой крови. Общий анализ крови: эритроциты 3,8*1012/л, гемоглобин 100 г/л. Остальные показатели в пределах референсных значений.
Мультиспиральная компьютерная томография (МСКТ) грудной клетки: очагово-инфильтративные изменения обоих легких (гемосидероз). Фибробронхоскопия (ФБС): в трахее и бронхах – сгустки крови. В правом главном бронхе, на 1,0 см дистальнее карины, на передней стенке, визуализировался тромбированный сосуд. При продвижении аппарата началось струйное кровотечение. Проведена ригидная трахеобронхоскопия (ТБС). В правый главный бронх установлен поролоновый обтуратор. Выполнена бронхиальная артериография: верхнедолевая бронхиальная артерия (БА) справа увеличена в диаметре, периферическая гиперваскуляризация, тромбоз крупных ветвей, периартериальная диффузия (рис. 1).
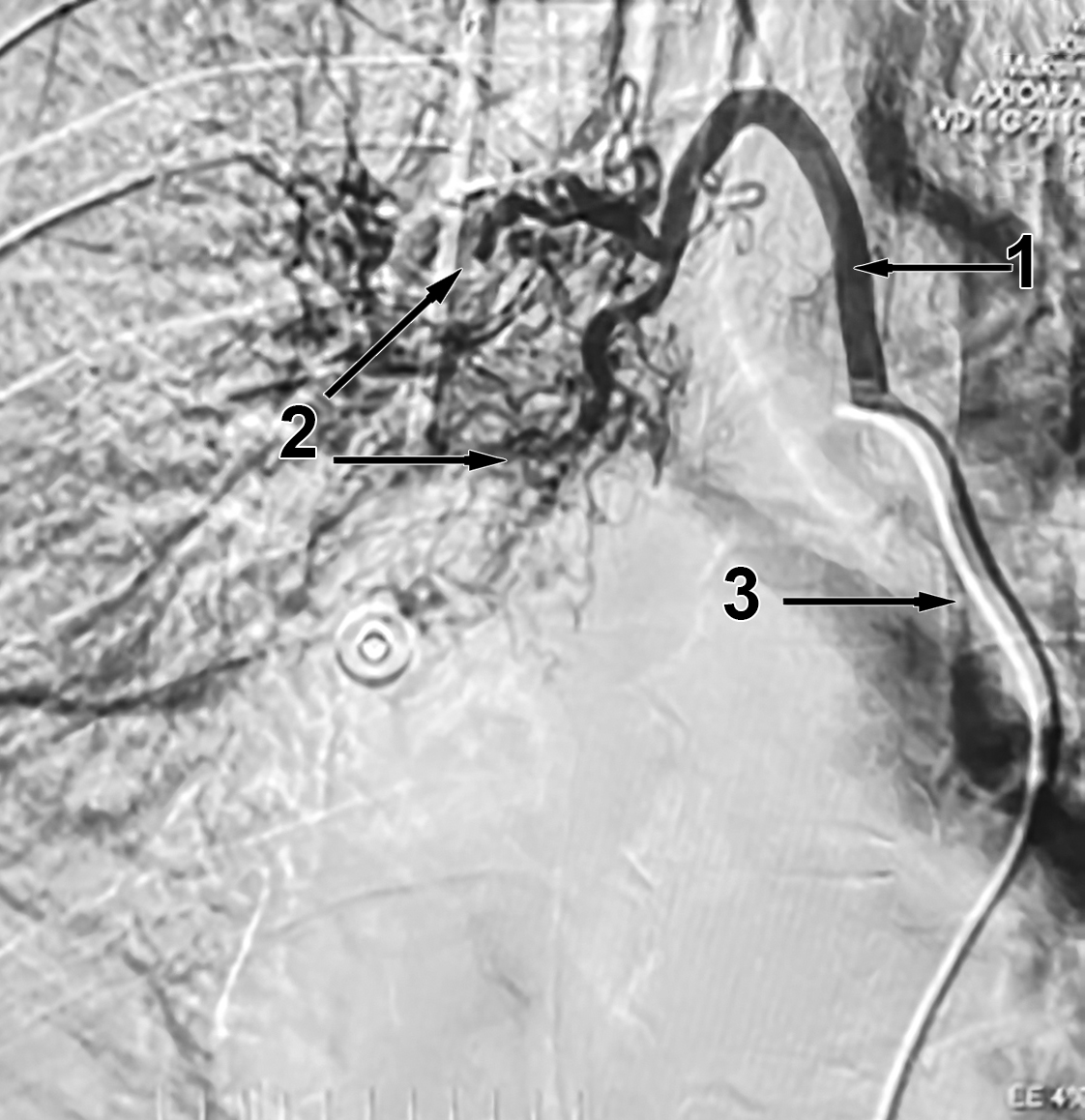
Рис. 1. Бронхиальная артериограмма. 1 – правая бронхиальная артерия. 2 – тромбоз ветвей бронхиальной артерии (прямой признак легочного кровотечения); 3 – катетер
Эмболизирована поливинилалкоголем (PVA 300–500) до проксимальных отделов (рис. 2).
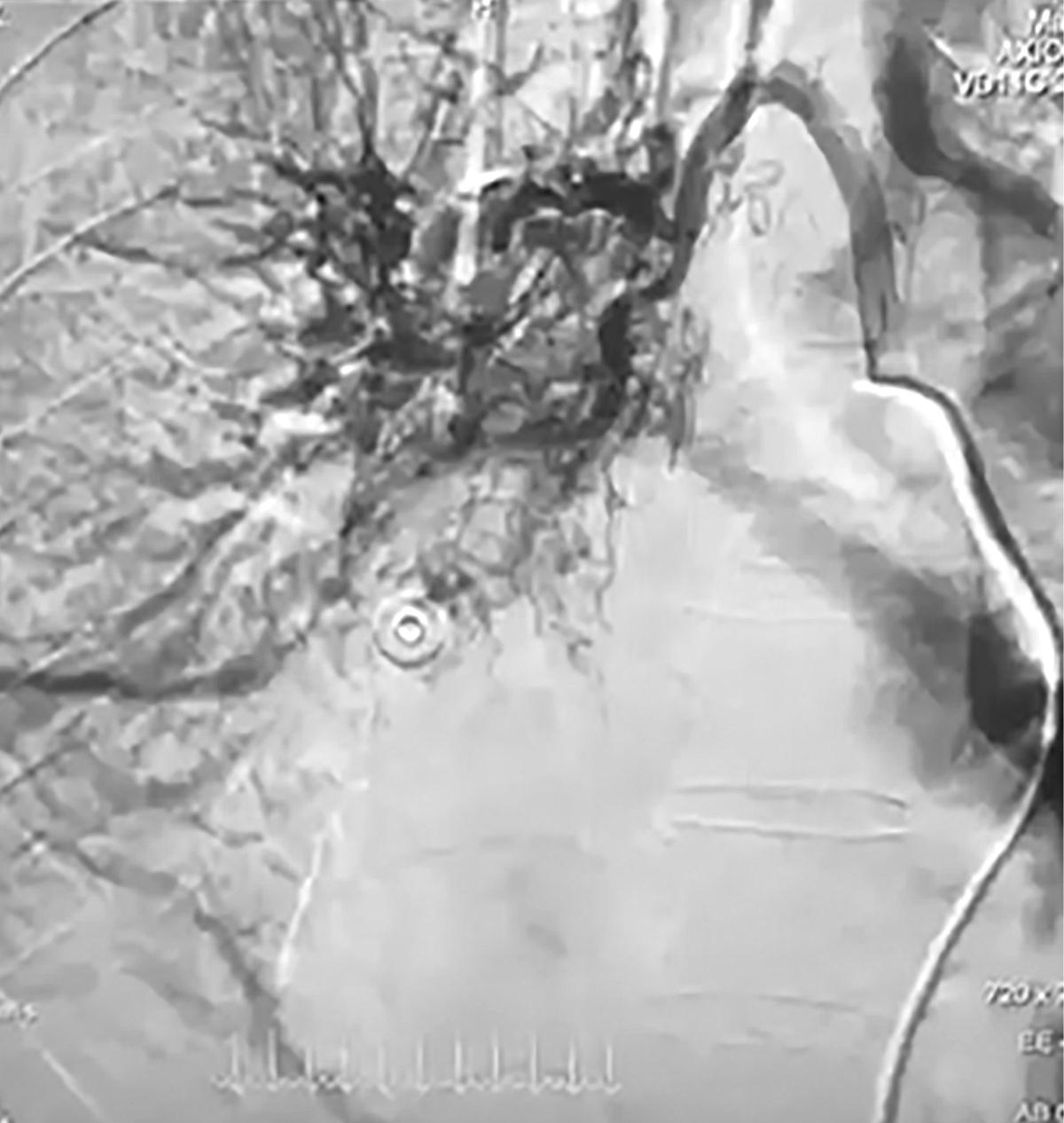
Рис. 2. Бронхиальная артериограмма после окклюзии бронхиальной артерии. Периферические ветви не контрастируются
Поролоновый обтуратор из бронха удален. Ночью 07.08.2024 г. развился внезапный приступ кашля с кровью более 200 мл одномоментно (IIIА-Б). Ригидная ТБС: в главных бронхах – сгустки крови, обтурирующие их просвет, справа продолжалось массивное поступление алой крови. Поролоновый обтуратор установлен в устье главного бронха. Санация и дезобструкция левого бронхиального дерева.
Выполнена бронхиальная артериография: контрастированы две БА, отходящие от подключичной и правой внутренней грудной артерий (ВГА), в их бассейне выраженная гиперваскуляризация, массивное артерио-артериальное шунтирование, экстравазация контрастированной крови (рис. 3).
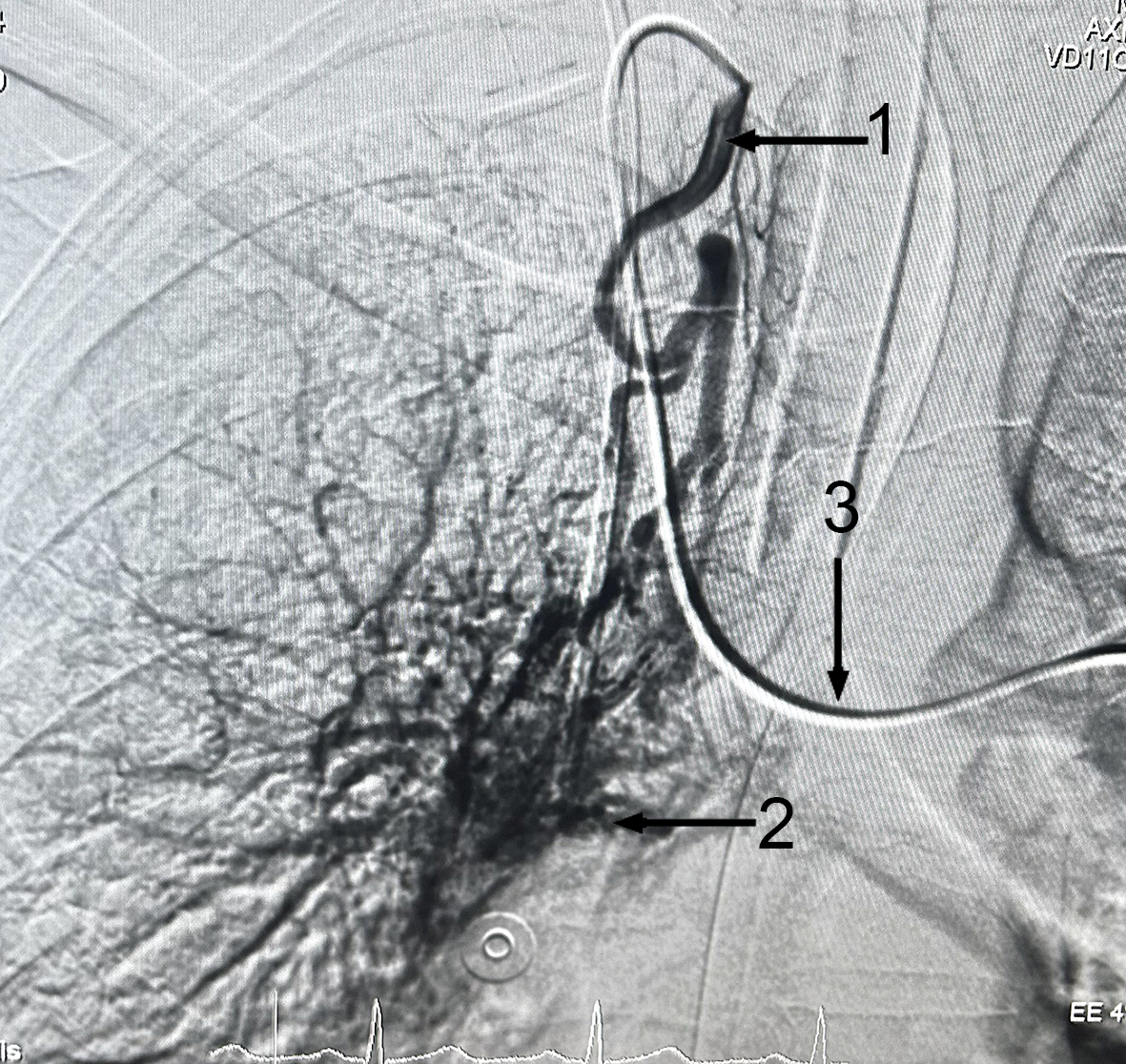
Рис. 3. Суперселективная бронхиальная ангиограмма. Бронхиальная артерия отходит от подключичной. Ангиоматоз. 1 – гиперплазированная бронхиальная артерия; 2 – экстравазация контрастированной крови; 3 – катетер
Эмболизация PVA 700–1000 до проксимальных отделов (рис. 4). Установить катетер в устье ВГА не удалось.
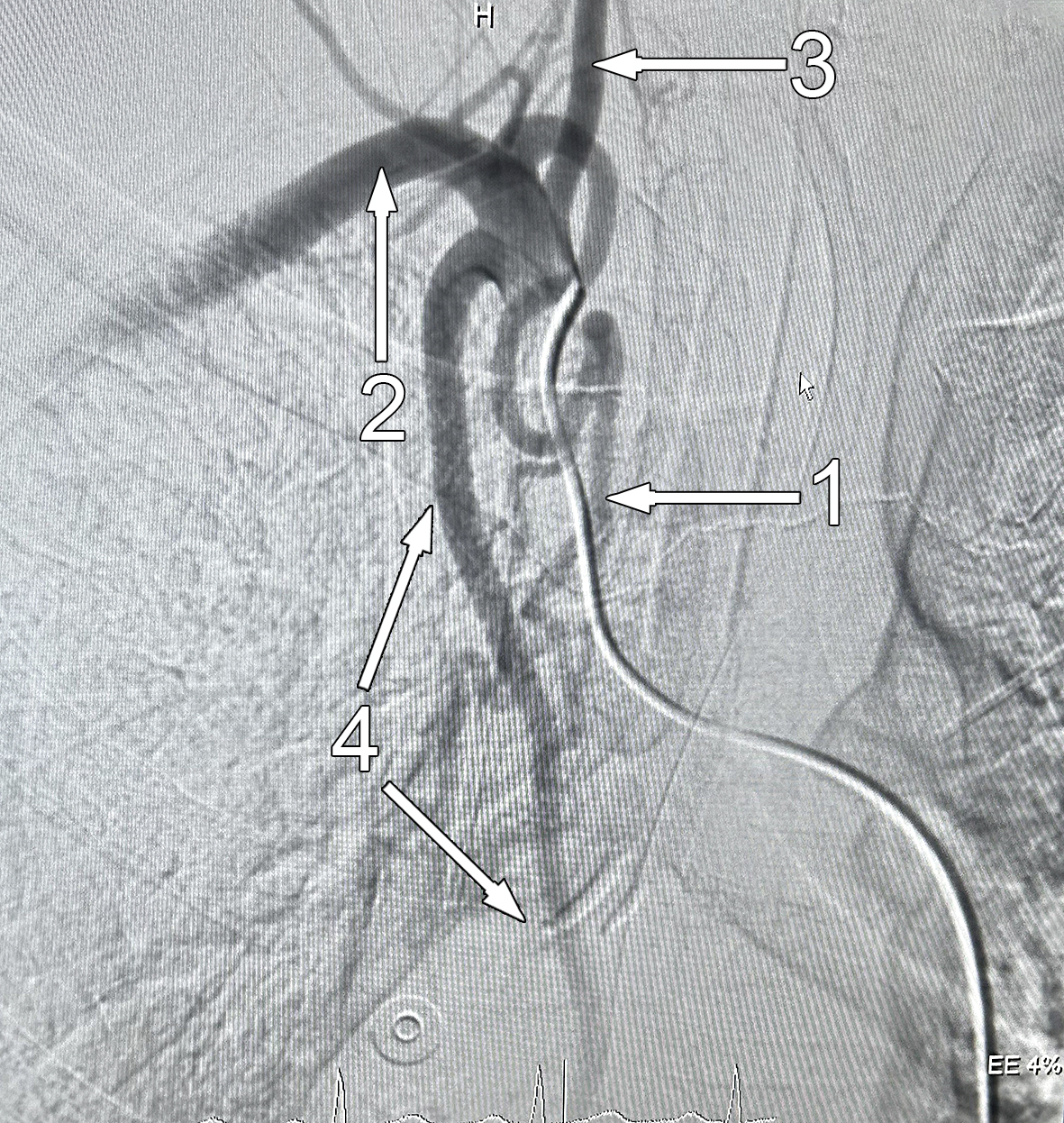
Рис. 4. Ангиограмма после окклюзии бронхиальной артерии. Экстравазации нет. 1 – культя бронхиальной артерии; 2 – подключичная артерия 3 – брахиоцефальный ствол; 4 – внутренняя грудная артерия
Пунктирована правая лучевая артерия. Контрастирована правая ВГА (рис. 5). От нее отходила БА, кровоснабжающая верхнюю и среднюю доли легкого. Еще одна ветвь направлена к нижней доле. Артерии извиты, выраженная гиперваскуляризация, периартериальная диффузия. Экстравазации не было.
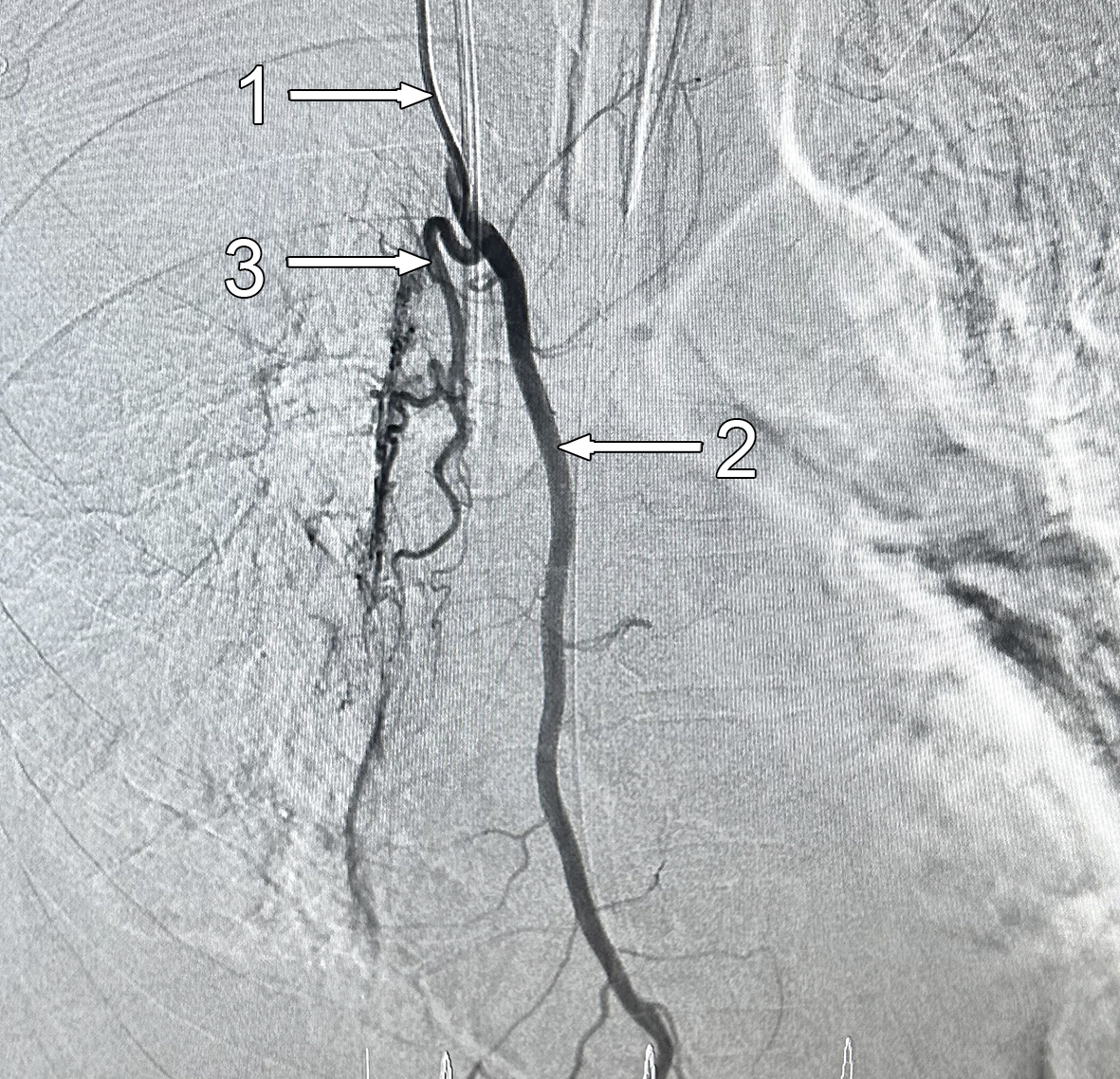
Рис. 5. Ангиограмма. 1 – катетер; 2 – внутренняя грудная артерия; 3 – культя бронхиальной артерии
Через межстеночные анастомозы контрастировала нижняя диафрагмальная артерия, кровоснабжающая среднюю долю легкого (рис. 6). Выполнена эмболизация правой ВГА и БА частицами PVA (700–1000) до проксимальных отделов (рис. 7). На ригидной ТБС удален окклюдер. Кровотечение не продолжалось. Тщательная санация трахеобронхиального дерева, после забора содержимого для бактериологического исследования – Klebsiella pneumonia, продуцирующая карбопенемазу, чувствительная к амикацину и амоксициллину/клавулановой кислоте (результат получен 09.08.2024). Назначенный ранее (эмпирически) меропенем отменен. Антибиотикотерапия согласно чувствительности продолжалась и в послеоперационном периоде.
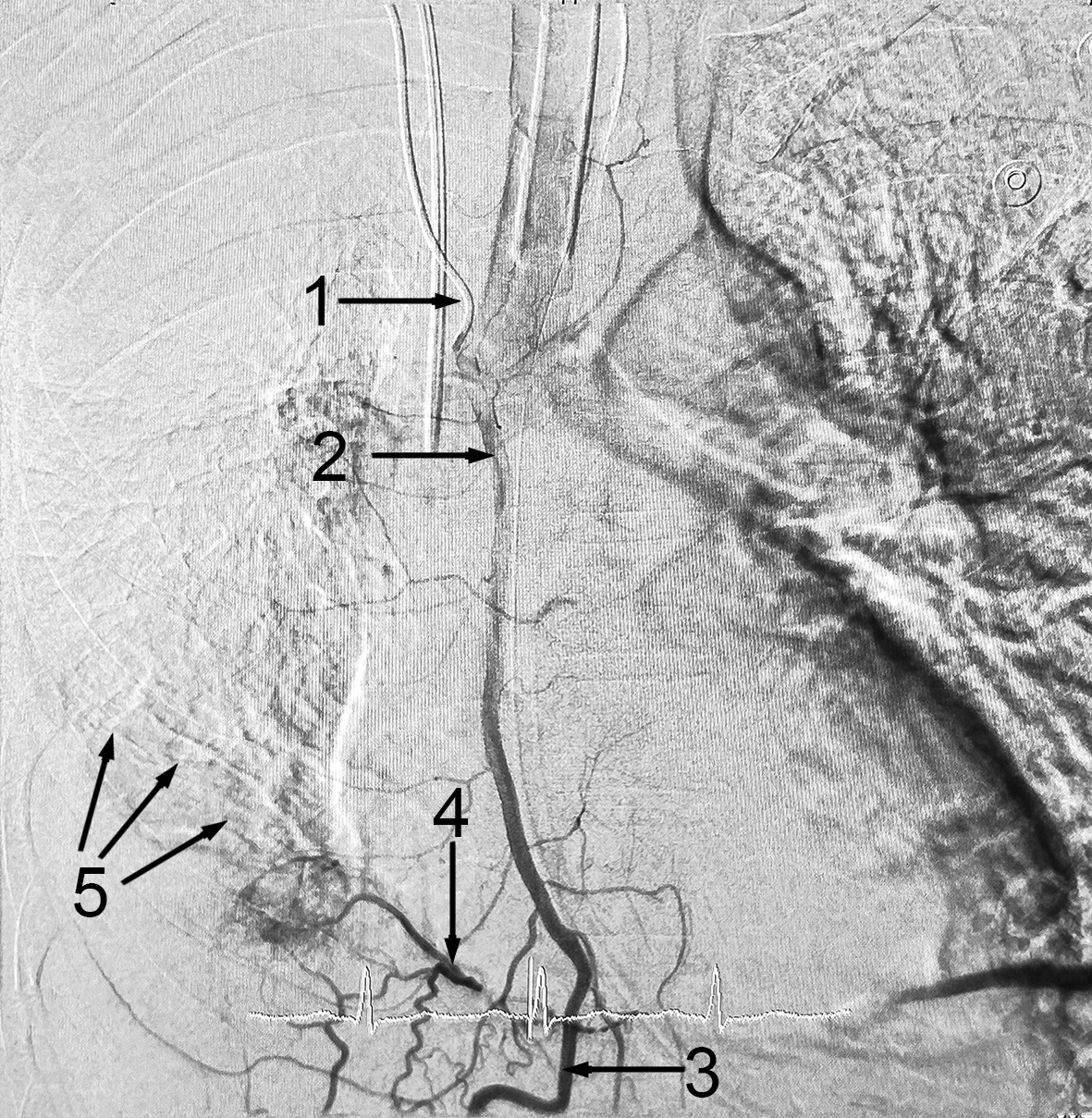
Рис. 6. Та же ангиограмма в поздней артериальной фазе. 1 – катетер, 2 – внутренняя грудная артерия, 3 – нижняя диафрагмальная артерия, 4 – экстравазация контрастированной крови, 5 – контуры гиперплазированных ветвей, кровоснабжающих среднюю долю
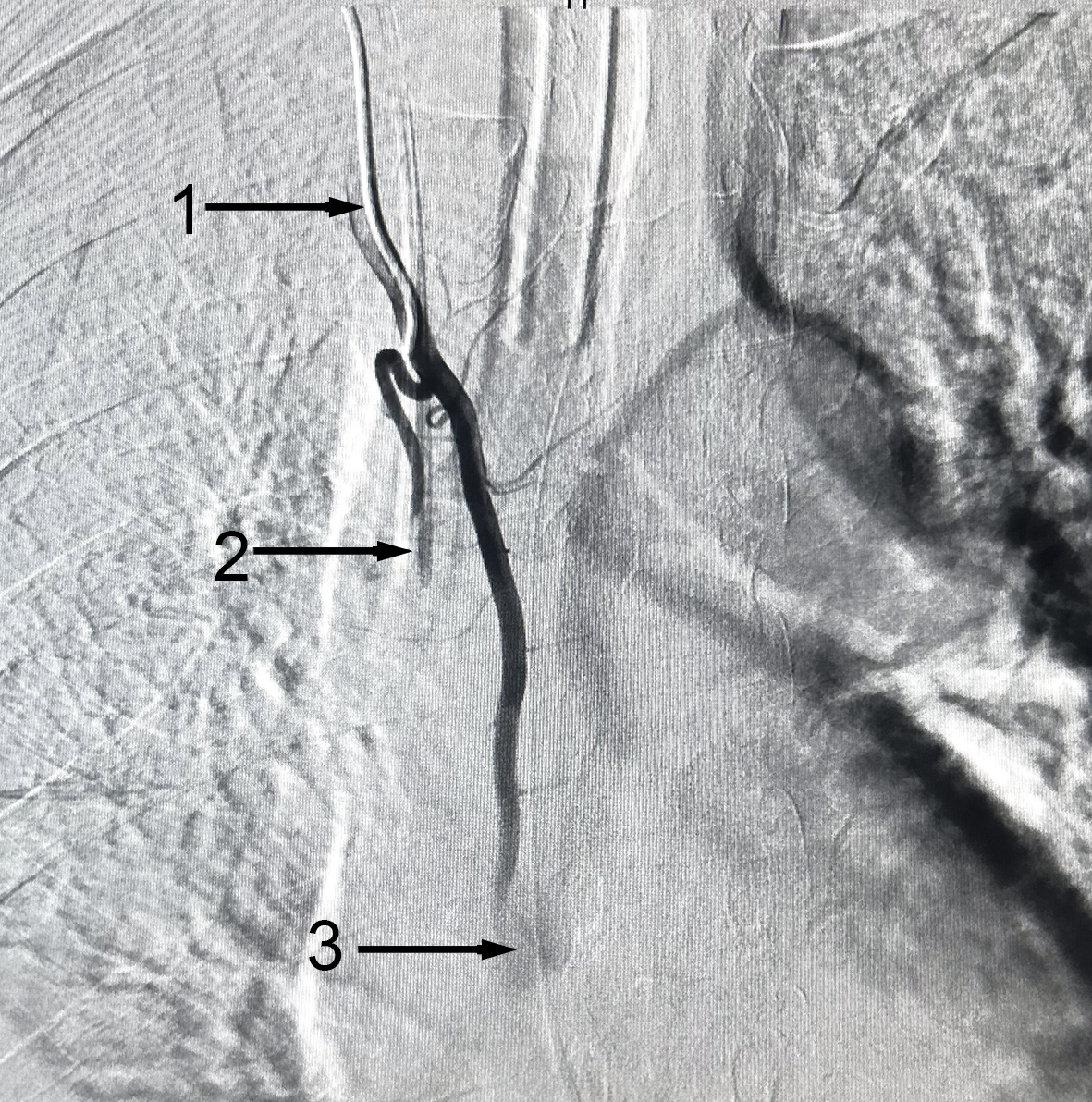
Рис. 7. Ангиограмма после эндоваскулярной окклюзии. 1 – катетер; 2 – культя бронхиальной артерии; 3 – культя внутренней грудной артерии
09.08.2024 г. в связи с рецидивом профузного (III Б степень) ЛК после окклюзии правого бронха на ТБС выполнены торакотомия, пневмонэктомия. При ревизии – выраженная сосудистая сеть в средостении, по медиастинальной плевре (ангиоматоз), проникающая в верхнюю долю легкого; патологическое кровоснабжение средней и нижней долей из бассейна нижней диафрагмальной артерии, которая не была окклюзирована по техническим причинам (рис. 8).
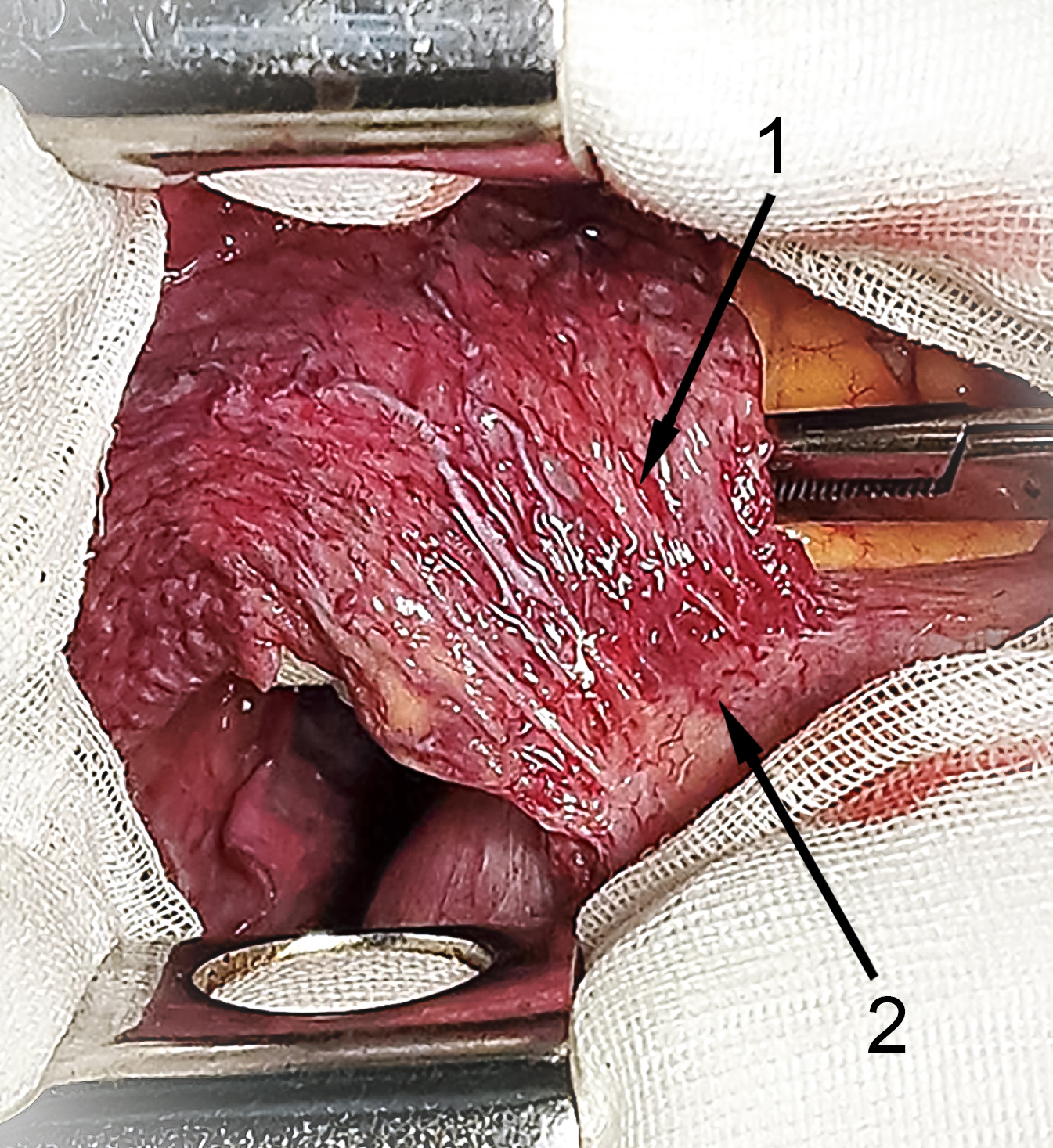
Рис. 8. Интраоперационное фото. 1 – средняя доля легкого с гиперплазированными сосудами, срощенная с диафрагмой; 2 – правый купол диафрагмы
Макропрепарат: правое легкое 706 г с массивными наложениями свертков крови по плевре и в области корня. Бронхи заполнены свертками крови.
В течение 2-х суток после операции продолжалась вентиляция легких через интубационную трубку. После экстубации проводилась высокопоточная неинвазивная вентиляция с подачей кислорода 7-15 литров в минуту. Сатурация держалась в пределах 94-96 %. Ежедневная санациионная ФБС. На 7-е сутки зарегистрировано резкое нарастание дыхательной недостаточности. Проведена вентиляция через интубационную трубку 100 % кислородом. Наступила смерть.
Гистологическое исследование: субплеврально и в паренхиме легкого – массивная пролиферация разнокалиберных сосудов, преимущественно с утолщенной стенкой, часть – с ее истончением. В бронхах обтурирующие свертки крови, кровоизлияния в паренхиме. Просвет одной из артерий обтурирован инородным материалом, рядом просвет бронха со свертком крови (рис. 9). Интерстициальный и периваскулярный склероз, пролиферация разнокалиберных сосудов (рис. 10).
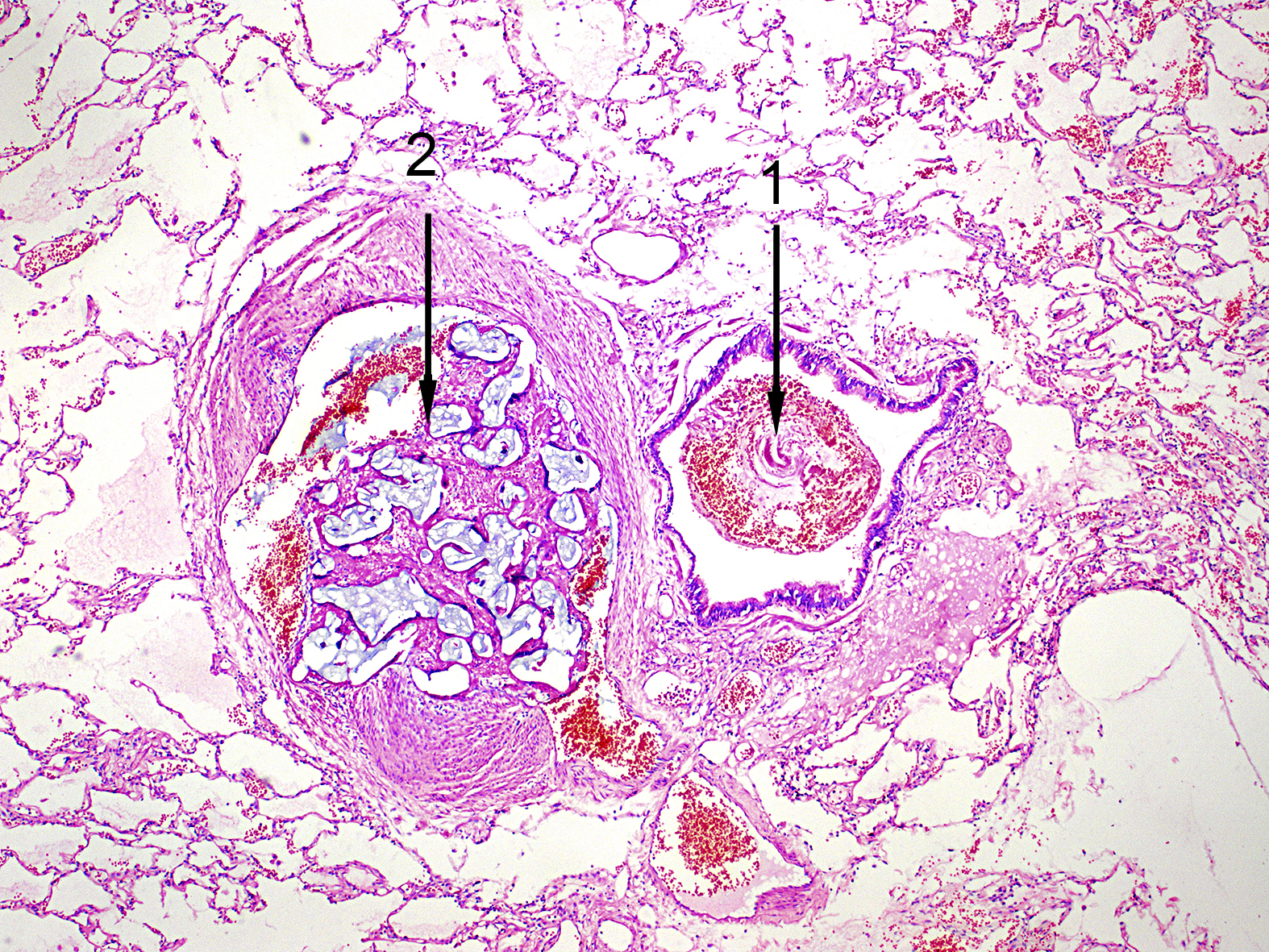
Рис. 9. Микрофотограмма. 1 – просвет бронха со сгустками крови; 2 – инородный материал (PVA) в просвете гиперплазированного сосуда. Ув. ×40, окраска гематоксилин-эозин.
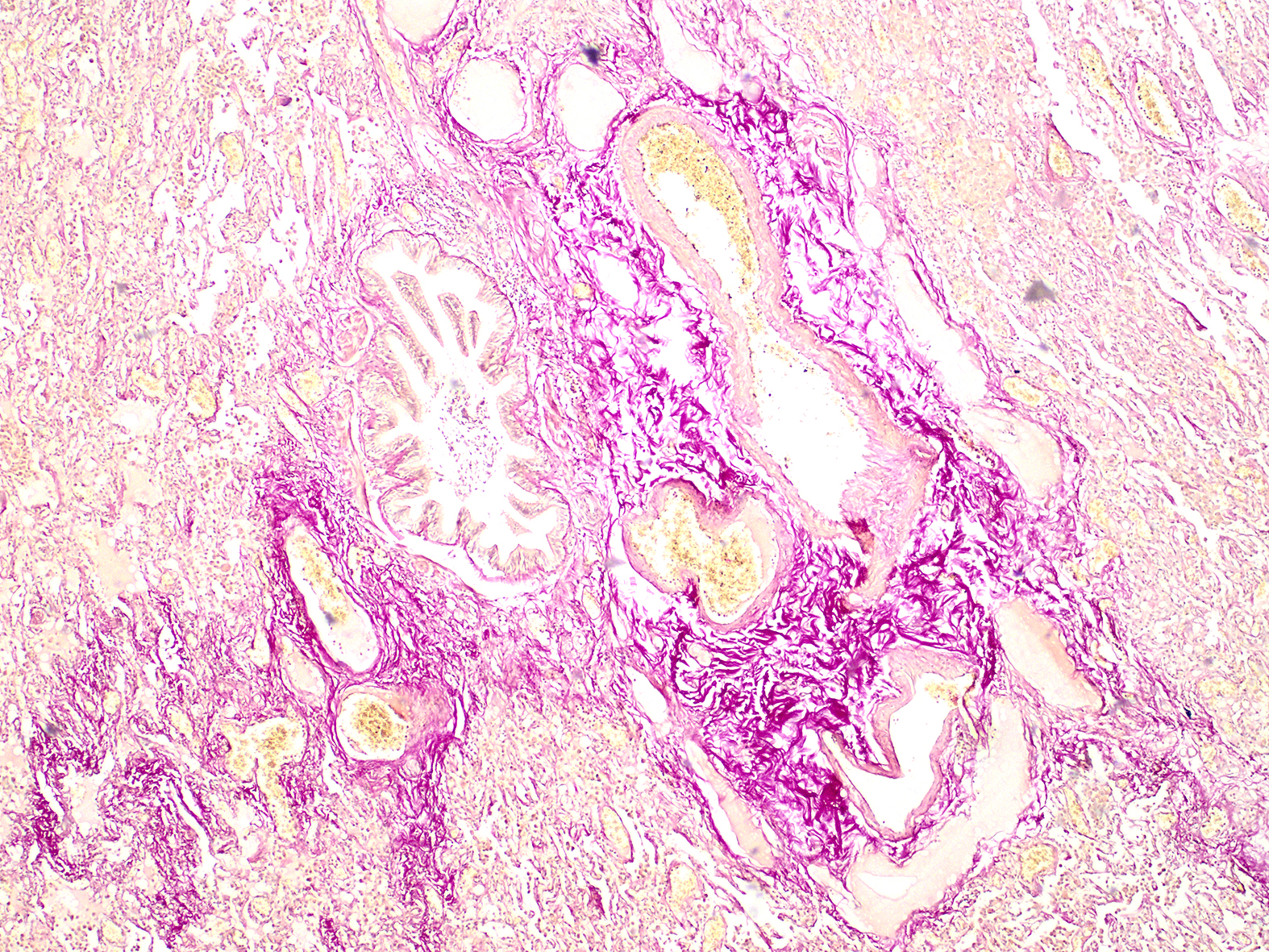
Рис. 10. Микрофотограмма. Интерстициальный и периваскулярный склероз, пролиферация разнокалиберных сосудов. Ув. ×40, окраска ван-гизон
Обсуждение
Ангиодисплазия легкого, средостения и правого купола диафрагмы с выраженным ангиоматозом – очень редкая причина ЛК. В нашей практике обсуждаемая патология не встречалась. Точно также в литературе ее описание не обнаружено. Коков Л. С. и соавторы (2017), как и зарубежные коллеги, описывают варианты болезней сосудов легкого с формированием артериальных анастомозов с большим и малым кругом кровообращения, с образованием мальформаций, редкие варианты болезни Дьелафуа. Эти аномалии могут осложниться ЛК [11-13]. В обсуждаемом наблюдении подобная патология дебютировала в возрасте 40 лет профузным кровотечением.
Эндоваскулярная окклюзия истинных и аберрантных бронхиальных артерий участка временного гемостаза. Рецидивы происходят из неустановленных и неокклюзированных по определенным причинам множественных кровоснабжений правого легкого (прежде всего, нижней диафрагмальной артерии). По данным мета-анализа Tao Y. et al. Успех технических процессов меняется от 87,0% до 100,0%, в то время как успешный – от 66,4% до 100,0% [14]. Не исключено, что произошло с БАточили и ветви ЛА, и притоки легочных вен в результате массивного лево-правого прекапиллярного шунтирования. При рецидиве ЛК после эндоваскулярной окклюзии Ittrich H. et al. Не повторяйте процедуру, а оперируйте пациента – резекцию легкого, пневмонэктомию [2]. Это же мнение подтверждено в метаанализе Karlafti E. et al., включающем 2467 пациентов с ЛК [15]. В обсуждаемом наблюдении, возникшем в результате тотального ангиоматоза в результате исключительно абберантного кровоснабжения, следует поступить именно так.
Заключение
Благоприятный исход при профузном ЛК в специализированном стационаре зависит от соблюдения диагностического и лечебного алгоритмов. Это дает шанс остановиться в больнице. Синхронная работа эндоскопистов (обтурация бронхов, последовательное поступление крови в наружные пути, освобождение их от крови) и рентгенохирургов (селективная окклюзия кровоточащих сосудов – истинные и абберантные бронхиальные артерии) с компетентными анестезиологическим обеспечением позволяет окончательно остановить ЛК, провести дезобструкцию трахеобронхиального отверстия, восстановить вентиляцию легких. Хирургическое вмешательство по поводу основного заболевания идет в плановом порядке. К сожалению, в обсуждаемом наблюдении системной ангиодисплазии (ангиоматоза) с выраженным артерио-артериальным и артериовенозным шунтированием, множественные абберантные источники ЛК, которые не удалось окклюзировать, обусловили неудачу эндоваскулярного гемостаза. Пневмонэктомия производит окончательную остановку ЛК. Нозокомиальная пневмония на фоне массивной аспирации крови в периферических отделах бронхиального дерева стала вызывать декомпенсацию дыхания и установил летальный исход.
Список литературы
1. Паламарчук Г.Ф., Акопов А.Л., Арсеньев А.И. и др. Бронхоскопия в диагностике и лечении заболеваний органов дыхания. Санкт-Петербург: Изд-во «Фолиант»; 2019: 328. [Palamarchuk G.F., Akopov A.L., Arsenyev A.I. et al. Bronchoscopy in the diagnosis and treatment of respiratory diseases. Saint Petersburg: Folio Publ.; 2019: 328 (In Russ.)].
2. Ittrich H, Bockhorn M, Klose H, Simon M. The diagnosis and treatment of hemoptysis. Dtsch Arztebl Int. 2017; 114(21): 371-381. doi: 10.3238/arztebl.2017.0371
3. Григорьев Е.Г., Пак В.Е., Пачерских Ф.Н. Легочное кровотечение. Руководство. М.: ГЭОТАР-Медиа; 2023: 128 [Grigoryev E.G., Pak V.E., Pacherskikh F.N. Pulmonary hemorrhage. Guide. M.: GEOTAR-Media Publ.; 2023:128 (In Russ.)].
4. Frood R., Karthik S., Mirsadraee S. et al. Bronchial artery embolization for massive haemoptysis: immediate and long-term outcomes – a retrospective study. Pulm Ther. 2020;6(1):107–117. doi: 10.1007/s41030-020-00112-x
5. Хайрутдинов Е.Р., Цуркан В.А., Араблинский А.В. Непосредственные результаты эндоваскулярной эмболизации у пациентов с легочными кровотечениями. Международный журнал интервенционной кардиоангиологии. 2017; 48–49:91 [Khayrutdinov E.R., Tsurkan V.A., Arablinskiy A.V. Immediate results of endovascular embolization in patients with pulmonary hemorrhage. International Journal of Interventional Cardioangiology. 2017;48-49:91 (In Russ.)] URL: https://cyberleninka.ru/article/n/neposredstvennye-rezultaty-endovaskulyarnoy-embolizatsii-u-patsientov-s-legochnymi-krovotecheniyami-1/viewer [дата доступа: 18.12.2024].
6. Seyyedi S.R., Sadeghipour P., Sadr M. et al. Outcomes and Complications of Bronchial Angioembolization in Patients with Massive Hemoptysis. Tanaffos. 2019;18(4):310-314. URL: https://pubmed.ncbi.nlm.nih.gov/32607111/ [accessed:: 18.12.2024].
7. Li Y., Jia Z., Li S. et al. Factors associated with long-term haemoptysis recurrence after transarterial embolisation for haemoptysis. Int J Tuberc Lung Dis. 2020;24(6):606-611. doi:10.5588/ijtld.19.0490
8. Gavioli E., Aung C.C. Haemoptysis management in cystic fibrosis: A case report and treatment pathway. J Clin Pharm Ther. 2020;45(4):845-847. doi:10.1111/jcpt.13179.
9. Kathuria H., Hollingsworth H.M., Vilvendhan R., Reardon C. Management of life-threatening hemoptysis. J Intensive Care. 2020;8:23. doi:10.1186/s40560-020-00441-8.
10. Prey B., Francis A., Williams J., Krishnadasan B. Evaluation and Treatment of Massive Hemoptysis. Surg Clin North Am. 2022;102(3):465-481. doi:10.1016/j.suc.2021.11.002.
11. Респираторная медицина: 2 том. Под ред. А.Г. Чучалина. 2-е издание, переработанное и дополненное. Москва: Издательство «Литтерра»;2017:277-305. [Respiratory Medicine: volume 2. Edited by A.G. Chuchalin. 2nd edition, revised and supplemented. Moscow: Litterra Publishing House; 2017:277-305 (In Russ.)].
12. Walker C.M., Rosado-de-Christenson M.L., Martínez-Jiménez S. et al. Bronchial arteries: anatomy, function, hypertrophy, and anomalies. Radiographics. 2015;35(1):32-49. doi: 10.1148/rg.351140089
13. Shi X., Wang M., Wang Y. et al. A case of bronchial Dieulafoy disease and literature review. J Cardiothorac Surg. 2023;18(1):197. doi: 10.1186/s13019-023-02279-1
14. Tao Y., Li J., Su R. et al. The efficacy, safety, and related factors of bronchial artery embolization for hemoptysis: a systematic review and meta-analysis with subgroup analysis. Cardiovasc Diagn Ther. 2024;14(5):859-877. doi: 10.21037/cdt-24-157
15. Karlafti E., Tsavdaris D., Kotzakioulafi E. et al. Which Is the Best Way to Treat Massive Hemoptysis? A Systematic Review and Meta-Analysis of Observational Studies. J Pers Med. 2023;13(12):1649. doi: 10.3390/jpm13121649
Об авторах
Денис Александрович ШевченкоРоссия
ГБУЗ Иркутская ордена «Знак Почета» областная клиническая больница (664049, г. Иркутск, мкр. Юбилейный, 100, Россия); ассистент кафедры госпитальной хирургии, ФГБОУ ВО «Иркутский государственный медицинский университет» Минздрава России (664003, г. Иркутск, ул. Красного Восстания, 1, Россия)
Валерий Николаевич Махутов
Россия
к.м.н., заведующий отделением торакальной хирургии, ГБУЗ Иркутская ордена «Знак Почета» областная клиническая больница (664049, г. Иркутск, мкр. Юбилейный, 100, Россия); ассистент кафедры госпитальной хирургии, ФГБОУ ВО «Иркутский государственный медицинский университет» Минздрава России (664003, г. Иркутск, ул. Красного Восстания, 1, Россия)
Дамба Дамдинжапович Гончиков
Россия
врач-хирург, ГБУЗ Иркутская ордена «Знак Почета» областная клиническая больница (664049, г. Иркутск, мкр. Юбилейный, 100, Россия)
Дарья Владимировна Лебедева
Россия
врач-хирург, ГБУЗ Иркутская ордена «Знак Почета» областная клиническая больница (664049, г. Иркутск, мкр. Юбилейный, 100, Россия); ассистент кафедры госпитальной хирургии, ФГБОУ ВО «Иркутский государственный медицинский университет» Минздрава России (664003, г. Иркутск, ул. Красного Восстания, 1, Россия)
Диана Владимировна Белых
Россия
заведующая отделением общего физического состояния, врач-патологоанатом, ГБУЗ «Иркутское областное патологоанатомическое бюро» (664049, г. Иркутск, Юбилейный, 100, Россия)
Дополнительные файлы
Рецензия
Для цитирования:
Шевченко Д.А., Махутов В.Н., Гончиков Д.Д., Лебедева Д.В., Белых Д.В. КЛИНИЧЕСКИЙ СЛУЧАЙ АНГИОДИСПЛАЗИИ ПРАВОГО ЛЁГКОГО С РЕЦИДИВИРУЮЩИМ ЛЕГОЧНЫМ КРОВОТЕЧЕНИЕМ. Байкальский медицинский журнал. 2025;4(1):50-57. https://doi.org/10.57256/2949-0715-2025-4-1-50-57
For citation:
Shevchenko D.A., Makhutov V.N., Gonchikov D.D., Lebedeva D.V., Belykh D.V. CLINICAL CASE OF RIGHT LUNG ANGIODYSPLASIA WITH RECURRENT PULMONARY BLEEDING. Baikal Medical Journal. 2025;4(1):50-57. (In Russ.) https://doi.org/10.57256/2949-0715-2025-4-1-50-57
















