Перейти к:
ГНОЙНЫЙ ЭПИДУРИТ: ОПИСАНИЕ КЛИНИЧЕСКОГО СЛУЧАЯ В ПРАКТИКЕ ВРАЧА-ТЕРАПЕВТА
https://doi.org/10.57256/2949-0715-2024-4-50-58
Аннотация
Актуальность. Боли в спине и шее – одна из наиболее частых причин обращения к врачу. В большинстве случаев болевой синдром связан с поражением элементов скелетно-мышечной системы, но может быть обусловлен специфическими причинами, такими как травмы, системные воспалительные заболевания, опухоли и др. Причиной спинальной боли могут быть инфекции позвоночника, которые относятся к достаточно редким и трудно диагностируемым заболеваниям. Для того, чтобы заподозрить спинальную инфекцию и направить больного на соответствующее обследование, врач должен иметь настороженность в отношении данной патологии.
Описание клинического случая. В статье представлен случай гнойного эпидурита у пациента с хронической урологической патологией. Трудности диагностики были связаны с неспецифичностью клинических симптомов заболевания, отсутствием признаков инфекционного процесса в позвоночнике при проведении компьютерной томографии, наличием очага инфекции другой локализации. Пациент был госпитализирован в терапевтическое отделение с диагнозом: Сахарный диабет 2 типа, впервые выявленный. Вертеброгенная цервикобрахиалгия слева, обострение. Доброкачественная гиперплазия предстательной железы. Острая задержка мочи. Хронический обструктивный пиелонефрит, обострение. Назначена антибактериальная терапия, инсулинотерапия, симптоматическая терапия. На фоне лечения сохранялась интоксикация, неврологическая симптоматика, лабораторная активность. Пациент был направлен на магнитно-резонансную томографию, по результатам которой был выявлен эпидурит шейного и грудного отделов позвоночника. Произведена смена режима антимикробной терапии, на фоне чего отмечен регресс неврологической симптоматики, болевого синдрома, отмечена положительная лабораторная динамика. По окончании внутривенной терапии пациент выписан с рекомендациями по дальнейшему лечению на амбулаторном этапе.
Заключение. Данное клиническое наблюдение демонстрирует трудности диагностики гнойно-воспалительного заболевания позвоночника у пациента с хронической урологической патологией, находящегося на лечении в отделении терапевтического профиля. Решающим исследованием в установлении правильного диагноза оказалась магнитно-резонансная томография. Консервативная терапия антимикробными препаратами в данном случае оказалась эффективной, хирургическое вмешательство не понадобилось.
Для цитирования:
Двойникова Н.А., Булгатова Л.А., Алексеева Н.Ю. ГНОЙНЫЙ ЭПИДУРИТ: ОПИСАНИЕ КЛИНИЧЕСКОГО СЛУЧАЯ В ПРАКТИКЕ ВРАЧА-ТЕРАПЕВТА. Байкальский медицинский журнал. 2024;3(4):50-58. https://doi.org/10.57256/2949-0715-2024-4-50-58
For citation:
Dvoynikova N.A., Bulgatova L.A., Alekseeva N.Yu. PURULENT EPIDURITIS: CASE HISTORY IN GENERAL PRACTITIONER PRACTICE. Baikal Medical Journal. 2024;3(4):50-58. (In Russ.) https://doi.org/10.57256/2949-0715-2024-4-50-58
Введение
Боли в спине и шее – одна из распространенных причин обращения пациентов к врачам различных специальностей (терапевтам, неврологам, хирургам). Как правило, болевой синдром связан с поражением элементов скелетно-мышечной системы и лишь у небольшого числа пациентов обусловлен специфическими причинами (травмы позвоночника, системные воспалительные, онкологические заболевания, опухоли и др.) [1, 2]. Причиной спинальной боли могут быть и гнойно-воспалительные заболевания позвоночника, которые относятся к достаточно редким, трудно диагностируемым заболеваниям [3, 4, 5, 6, 7, 8, 9, 10, 11, 12, 13]. Тем не менее, в течение последних десятилетий отмечается увеличение числа больных со спинальными инфекциями. Это связано как с совершенствованием диагностики данной патологии, так и с влиянием других факторов: применением иммуносупрессоров, ростом числа пациентов с коморбидными состояниями (ВИЧ-инфекция, сахарный диабет), увеличением объема хирургических вмешательств на позвоночнике и т.д. [5, 10, 14]. Трудности диагностики инфекций позвоночника связаны, прежде всего, с отсутствием патогномоничных симптомов [4, 9]. На начальных стадиях клинические проявления при инфекционном процессе в позвоночнике схожи с таковыми при дегенеративно-дистрофических изменениях: боли в области пораженного сегмента, слабость, скованность, двигательные и чувствительные нарушения. Лихорадка, изменение лабораторных показателей (повышение уровня СРБ, лейкоцитоз, ускорение СОЭ) и другие тревожные симптомы на ранних стадиях заболевания могут отсутствовать. А если гнойно-воспалительный процесс развивается на фоне уже имеющегося заболевания позвоночника, сроки постановки диагноза могут значительно возрастать.
Эпидурит – воспалительный процесс в позвоночнике с локализацией в эпидуральном пространстве. Основной причиной эпидуритов является попадание инфекции гематогенным или лимфогенным путем из других очагов различных локализаций (инфекции кожи и мягких тканей, кариозные зубы, инфекции мочевыводящей системы и т.д.). Причиной эпидурита может быть также непосредственный занос возбудителей в эпидуральное пространство при пункциях и хирургических вмешательствах на позвоночнике [4, 6, 8, 10]. Часто первичный очаг инфекции выявить не удается [11, 12]. В большинстве случаев возбудителями инфекционных заболеваний позвоночника являются грамположительные микроорганизмы (в первую очередь, стафилококки). При этом в структуре грамположительных возбудителей частота выделения резистентных штаммов достигает 25 % [7]. К более редким возбудителям эпидурита относятся представители грамотрицательной флоры (E.coli, P.aeruginosa и др.) – как правило, в случае заноса инфекции из мочевыводящей системы, кишечника. К факторам, способствующим развитию данного заболевания, относятся пожилой возраст, эндокринная патология (в первую очередь, сахарный диабет), иммунодефицитные состояния, длительный прием глюкококортикостероидов, внутривенная наркомания, травмы и оперативные вмешательства на позвоночнике [6, 10]. При несвоевременной диагностике и позднем начале лечения исходом заболевания может быть формирование стойкого неврологического дефицита, инвалидизация или гибель пациента [4, 9]. В настоящее время появились новые возможности диагностики эпидурита на ранних стадиях (компьютерная томография, магнитно-резонансная томография), тем не менее процент выявления заболевания в ранние сроки остается низким [9, 11, 12]. Для того, чтобы заподозрить заболевание и направить больного на соответствующее обследование врач общей практики должен иметь настороженность в отношении инфекций позвоночника, обращая внимание в том числе на пациентов с длительно существующей болью в спине, резистентной к стандартной терапии.
Клинический пример
Приводим клинический случай гнойного спинального эпидурита, диагностированный в отделении терапевтического профиля.
Пациент П., 69 лет, поступил в терапевтическое отделение Клиник ФГБОУ ВО ИГМУ Минздрава России 15.05.2024 г.
Жалобы при поступлении: на общую слабость, сухость во рту, боли в шейном отделе позвоночника, более выраженные слева, с иррадиацией в левую руку, слабость в левой руке и левой ноге, отсутствие возможности самостоятельно стоять и ходить (в связи со слабостью в левой ноге).
Анамнез: Установлено, что с 08.05.2024 г. беспокоят выраженные боли в шейном отделе позвоночника, преимущественно слева, отмечалось повышение температуры тела до 39,80С. Вышеописанные симптомы, со слов пациента, появились после переохлаждения. 08.05.2024 г. пациент был госпитализирован в ОГБУЗ Нукутская центральная районная больница (ЦРБ), где находился на лечении по 14.05.2024 г. с диагнозом: Вертеброгенная цервикобрахиалгия слева, обострение. Выраженный мышечно-тонический, болевой синдромы. Впервые выявленный сахарный диабет. Кетоацидоз. Мочекаменная болезнь. Камень левой почки. Острый обструктивный пиелонефрит. Получал лечение: кеторолак, толперизон, антибактериальную терапию (цефтриаксон, затем ципрофлоксацин), сахароснижающую терапию (метформин). Выполнена магнитно-резонансная томография (МРТ) головного мозга 08.05.2024 г, данных за инсульт нет. На фоне внутривенной терапии ципрофлоксацином в течение 3-х дней температура тела нормализовалась, но сохранялись боли в шейном отделе позвоночника, прогрессировала слабость в левых конечностях. Пациент самостоятельно обратился в Клиники ФГБОУ ВО ИГМУ Минздрава России, был госпитализирован для уточнения диагноза, дальнейшего лечения.
Дополнительно из анамнеза выяснено, что в течение нескольких лет пациент отмечает нарушение мочеиспускания, эпизоды задержки мочи. В детском возрасте диагностирован сколиоз. В течение последних 5 лет периодически беспокоят боли в спине и шее умеренной интенсивности, пациент самостоятельно использовал нестероидные противовоспалительные препараты в виде топических форм. Страдает гипертонической болезнью, получает гипотензивную терапию. В течение года отмечает сухость во рту. Повышение уровня глюкозы крови впервые выявлено в период пребывания в Нукутской ЦРБ.
Объективный статус при поступлении. Состояние средней степени тяжести. Сознание ясное. Положение вынужденное – голова наклонена влево, объем движений в шейном отделе резко ограничен из-за болевого синдрома. Пальпация паравертебральных точек в шейном отделе болезненна. Телосложение нормостеническое. Температура тела 36,30С. Частота дыхательных движений (ЧДД) 17 в минуту. Частота сердечных сокращений (ЧСС) 108 в минуту. Артериальное давление 100/60 мм рт.ст. Кожа и видимые слизистые чистые, обычной окраски. Обращает на себя внимание профузное потоотделение. Лимфатические узлы не пальпируются. Периферических отеков нет. Результаты аускультации легких: дыхание проводится по всем отделам, хрипов нет. Тоны сердца при аускультации ритмичные, ясные. Язык влажный, чистый. Живот увеличен в размерах за счет вздутия, отмечается незначительное напряжение мышц передней брюшной стенки. При пальпации болезненности не отмечается. Перкуторно границы печени и селезенки в пределах нормы. Область проекции почек внешне не изменена. Симптом поколачивания отрицательный с обеих сторон. Самостоятельное мочеиспускание отсутствует (на момент осмотра задержка около суток). В приемном отделении пациент был осмотрен хирургом. Выставлен диагноз: Доброкачественная гиперплазия предстательной железы. Острая задержка мочеиспускания. Установлен катетер Фолея, выведено более 2 литров мочи.
Результаты инструментальных диагностических исследований. В экстренном порядке пациенту проведено ультразвуковое исследование (УЗИ) почек и мочевого пузыря. Выявлены признаки гидронефроза 1 ст. справа, 2 ст. слева, признаки острой задержки мочи. Проведена нативная мультиспиральная компьютерная томография (МСКТ) шейного отдела позвоночника. Заключение: Выраженные дегенеративно-дистрофические изменения.
Результаты лабораторного обследования. В клиническом анализе крови выявлен лейкоцитоз (17,22 × 109 в л), ускорение скорости оседания эритроцитов (СОЭ) (69 мм/ч). При этом обращал на себя внимание резкий сдвиг лейкоцитарной формулы влево – до юных форм. Также отмечалось повышение уровня С-реактивного белка (СРБ) (59,3 мг/л), значительное повышение уровня Д-димеров (>1,4 при норме до 0,5 мкг/мл), гипергликемия (15,4 ммоль/л). Уровень прокальцитонина на момент госпитализации не был повышен (0,2 нг/мл). В общем анализе мочи: лейкоциты единичные в поле зрения, эритроциты 2-6 в поле зрения, слизь 1+. В биохимическом анализе крови отмечалось повышение активности «печеночных» трансаминаз, что было расценено как побочный эффект терапии метформином.
Было назначено лечение: инсулинотерапия (метформин отменен), гипотензивная терапия, продолжено введение ципрофлоксацина (в виде внутривенной инфузии), толперизон, габапентин. На фоне терапии сохранялась интоксикация, выраженная общая слабость, интенсивность болевого синдрома незначительно снизилась, но регресса неврологической симптоматики не отмечено. По данным лабораторного обследования от 17.05.2024 г. отмечается снижение уровня СРБ (49,5 мг/л), в клиническом анализе крови число лейкоцитов несколько снизилось (14,09 × 109/л), при этом сдвиг лейкоцитарной формулы усилился (до миелоцитов). По данным микробиологического исследования мочи от 15.05.2024 г. микрофлора не выделена.
17.05.2024 г. пациент был направлен на МРТ шейного и грудного отделов позвоночника (рис.1-2).
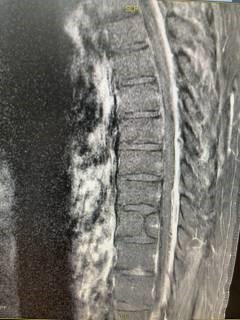
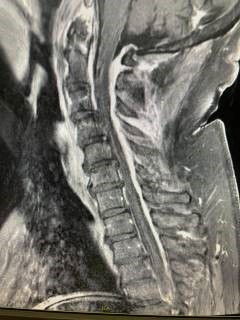
Рис.1 МРТ грудного отдела позвоночника. Рис.2 МРТ шейного отдела позвоночника.
Утолщение задней эпидуральной клетчатки. Утолщение задней эпидуральной клетчатки.
Вертикально ориентированные дефекты
контрастирования.
Заключение: Распространённый эпидурит на фоне шейного, грудного и частично поясничного (до уровня L2) отделов позвоночника с абсцедированием в грудном отделе. Левостороний шейный паравертебрит с признаками абсцедирования левой остистой мышцы. Незначительный спондилит С6-С7. Дегенеративно-дистрофические изменения шейного отдела позвоночника. Пациент был осмотрен дежурным врачом-нейрохирургом ГБУЗ Иркутской областной клинической больницы (ИОКБ). Заключение: Эпидурит на шейном и грудном уровне. Легкий левосторонний гемипарез, больше в руке. Тазовые нарушения. Также осмотрен дежурным гнойным хирургом ГБУЗ ИОКБ, показаний к хирургическому лечению на момент осмотра не выявлено. Было рекомендовано продолжить лечение в условиях терапевтического отделения.
Таким образом, у пациента был диагностирован гнойно-воспалительный процесс в позвоночнике, что потребовало смены режима антибактериальной терапии. Выбрана схема с максимально широким спектром воздействия в отношении возможных полирезистентных штаммов как грамотрицательных (в т.ч. P.aeruginosa), так и грамположительных (в т.ч. MRSA) бактерий. Назначены меропенем в дозе 1000 мг х 3 раза в сутки внутривенно и ванкомицин в дозе 1000 мг х 2 раза в сутки внутривенно.
С 20.05.2024 г. отмечена отчетливая положительная динамика в состоянии пациента. Улучшилось общее самочувствие, уменьшились боли в области позвоночника, пациент начал самостоятельно передвигаться. С 21.05.2024 г. восстановление самостоятельного мочеиспускания. Также наблюдалась положительная лабораторная динамика: снижение уровня СРБ (с 06.06.2024 г. показатель в пределах референтных значений), нормализация числа лейкоцитов и лейкоцитарной формулы в клиническом анализе крови. В динамике сохранялось повышение уровня Д-димеров, по поводу чего проводилась антикоагулянтная терапия профилактическими дозами низкомолекулярных гепаринов. Динамика лабораторных показателей представлена в таблице 1.
Таблица 1. Динамика лабораторных показателей у пациента П, 69 лет
Общий анализ крови | 15.05.2024 | 17.05.2024 | 20.05.2024 | 31.05.2024 |
Гемоглобин (г/л) | 151 | 135 | 142 | 128 |
Лейкоциты (109/л) | 17,22 | 14,09 | 9,71 | 4,69 |
Эритроциты (1012/л) | 4,93 | 4,41 | 4,66 | 4,11 |
Гематокрит (%) | 43,8 | 40,4 | 43,1 | 38,9 |
Тромбоциты (109/л) | 368 | 424 | 487 | 215 |
Нейтрофилы сегментоядерные(109/л) | 12,86 | 9,44 | 6,34 | 2,02 |
Лимфоциты(109/л) | 2,65 | 3,0 | 2,4 | 1,83 |
Моноциты(109/л) | 1,65 | 1,44 | 0,78 | 0,57 |
Эозинофилы(109/л) | 0,04 | 0,15 | 0,15 | 0,22 |
Базофилы(109/л) | 0,02 | 0,06 | 0,04 | 0,05 |
Лейкоцитарная формула (%) | метамиелоциты3 п8с68э0м10л11 | миелоциты3 метамиелоциты2 п4с56э2м8л25 | метамиелоциты2 п5с63э1м5л24 | п2с43э4б1м12л38 |
СОЭ (мм/час) | 69 | 67 | 67 | 44 |
Биохимический анализ крови | 15.05.2024 | 20.05.2024 | 24.05.2024 | 31.05.2024 |
Билирубин общий (ммоль/л) | 28,3 | - | 13,6 | - |
Билирубин связанный (ммоль/л) | 10,1 | - | 4,5 | - |
АСаТ | 60,3 | - | 13,3 | - |
АЛаТ Е/л | 165,2 | - | 25,3 | - |
СРБ (мг/мл) | 59,3 | 21,2 | 5,0 | - |
Прокальцитонин (нг/мл) | 0,2 | - | 0,05 | - |
Д-димеры (мкг/мл) | 1,4 | - | 1,85 | 1,92 |
Микроскопия мочи | 15.05.2024 | 20.05.2024 | 24.05.2024 | 03.06.2024 |
Клетки плоского эпителия | Единичные | - | - | Единичные |
Клетки неплоского эпителия | Отсутствуют | - | - | Отсутствуют |
Лейкоциты | Единичные | - | - | Единичные |
Эритроциты | 2-6 | - | - | 1-4 |
Цилиндры | Отсутствуют | - | - | Отсутствуют |
Кристаллы солей | Отсутствуют | - | - | Отсутствуют |
Слизь | 1+ | - | - | Отсутствует |
Бактерии | Отсутствуют | - | - | Отсутствуют |
Дрожжеподобные грибы | Отсутствуют | - | - | Отсутствуют |
По результатам контрольного МРТ-исследования позвоночника от 14.06.2024 г. отмечается значительная положительная динамика – полный регресс эпидурита, без абсцедирования, сохраняются явления спондилоартрита С3-4, слабо выраженный спондилит С6-7. Осмотрен нейрохирургом ГБУЗ ИОКБ, рекомендовано продолжение антимикробной терапии общим курсом до 60 дней. С учетом положительной динамики на фоне проводимого лечения решено было продолжить эмпирическую (возбудитель не определен) антибактериальную терапию по прежней схеме до 5 недель с последующим переводом на пероральный прием антимикробных препаратов. По окончании внутривенной терапии пациент выписан с рекомендациями по дальнейшему амбулаторному лечению и наблюдению.
Обсуждение
Гнойно-воспалительные поражения позвоночника относятся к числу относительно редких [6,7,10,11], но опасных заболеваний, которые могут приводить к инвалидизации пациента, развитию стойкого неврологического дефицита, ухудшению качества жизни в целом, а при присоединении септических осложнений являться причиной летального исхода. Лечение таких заболеваний представляет достаточно сложную проблему, в настоящее время нет однозначного мнения специалистов по тактике ведения пациентов с инфекциями позвоночника [4,9,10,15,16]. Большинство симптомов являются неспецифическими, что объясняет трудности диагностики этих заболеваний. При ведении пациентов с болевым синдромом в спине и шее врач общей практики должен иметь настороженность в отношении спинальных инфекций. Диагноз скелетно-мышечной боли должен быть выставлен только после исключения специфической причины боли, в том числе гнойно-воспалительного поражения позвоночника. Лихорадка, интоксикация, изменение лабораторных показателей (повышение уровня острофазовых белков, лейкоцитоз, ускорение СОЭ) должны служить поводом для назначения дополнительных исследований, в первую очередь МРТ. В настоящее время данный метод диагностики является наиболее достоверным методом визуализации воспалительных процессов в позвоночнике, особенно на ранних стадиях [7, 10]. Максимально ранняя диагностика, а также своевременно назначенное лечение инфекции позвоночника значительно улучшают прогноз заболевания и позволяют снизить риск инвалидизации пациента.
Заключение
Данное клиническое наблюдение демонстрирует трудности диагностики гнойно-воспалительного заболевания позвоночника у пациента с хронической урологической патологией, находящегося на лечении в отделении терапевтического профиля. При первичном обращении у пациента имели место признаки бактериальной инфекции в сочетании с картиной острой задержки мочеиспускания. Диагноз обструктивного пиелонефрита не вызывал сомнения, так как инфекция мочевыводящих путей является частым осложнением доброкачественной гиперплазии предстательной железы (ДГПЖ) и развивается примерно у трети пациентов. Неврологические симптомы первично были расценены как проявления дегенеративного процесса в позвоночнике, по поводу чего была назначена соответствующая терапия. Процесс дифференциальной диагностики усложнялся и тем, что расстройства мочеиспускания, наблюдавшиеся у пациента, были расценены исключительно как проявление ДГПЖ. По результатам КТ-исследования очаг инфекции не был выявлен. И только сохраняющиеся симптомы интоксикации, отсутствие динамики лабораторных показателей, а также сохранение неврологических симптомов на фоне проводимой терапии позволили заподозрить наличие инфекционного процесса в позвоночнике. Решающим в установлении правильного диагноза оказалось МРТ-исследование. Несмотря на то, что большинство авторов рекомендует при гнойном эпидурите проведение хирургическое вмешательства, в данном случае консервативная терапия антимикробными препаратами с максимально широким спектром активности оказалась эффективной, хирургическое вмешательство не понадобилось.
Список литературы
1. Вёрткин А.Л., Шамуилова М.М., Кнорринг Г.Ю. и др. Профилактика и лечение боли в спине: Консенсусы экспертов. Доктор.Ру. 2020;19(9): 45–52 [Vertkin A.L., Shamuilova M.M., Knorring G.Yu. et al. Prevention and Treatment of Back Pain: Experts’ Consensus Recommendations. Doctor.Ru. 2020;19(9): 45–52 (In Russian)]. DOI: 10.31550/1727-2378-2020-19-9-45-52
2. Касаткин Д.С. Острые боли в спине: минимизация рисков терапии как основа эффективного лечения. Журнал неврологии и психиатрии им. С.С. Корсакова. 2019;119(11):80-85 [Kasatkin DS. Acute back pain: minimizing the risks of therapy as the basis for effective treatment. S.S. Korsakov Journal of Neurology and Psychiatry = Zhurnal Nevrologii i Psikhiatrii im. S.S. Korsakova. 2019;119(11):80-85 (In Russian.)]. DOI: 10.17116/jnevro201911911180
3. Хафизова И.Ф., Попова Н.А., Панюхов А.Г., Гумеров Ф.Р. Спондилодисцит: ранняя диагностика и тактика ведения. Казанский медицинский журнал. 2016;97(6):988-993 [Khafizova I.F., Popova N.A., Panyukhov A.G., Gumerov F.R. Spondylodiscitis: early diagnosis and management of patients. Kazanskiy meditsinskiy zhurnal. 2016;97(6):988–993 (In Russian.)]. DOI: 10.17750/KMJ2016-988
4. Фирсов С.А., Снопко С.В., Корнилова И.В., Туморин Л.С. Гнойные спинальные эпидуриты: скрытая угроза. Тихоокеанский медицинский журнал. 2015;(4):92-94 [Firsov S.A., Snopko S.V., Kornilova I.V., Tumorin L.S. Purulent spinal epiduritis: a latent threat. Pacific Medical Journal. 2015;(4):92-94 (In Russian.)]. URL: https://cyberleninka.ru/article/n/gnoynye-spinalnye-epidurity-skrytaya-ugroza (дата доступа: 10.07.2024).
5. Базаров А.Ю., Сергеев К.С., Осинцев В.М. и др. Вторичный спондилогенный эпидуральный абсцесс. Журнал «Вопросы нейрохирургии» имени Н.Н. Бурденко. 2019;83(1):75 82 [Bazarov A.Yu., Sergeev K.S., Osintsev V.M. et al. Secondary spondylogenic epidural abscess. Burdenko's Journal of Neurosurgery. 2019;83(1):75 82 (In Russian.)]. DOI: 10.17116/neiro20198301175
6. Бушма К.М., Шешунова Е.И., Ануфриев А.А. и др. Тотальный эпидурит в отделении интенсивной терапии: клинический случай. Журнал Гродненского государственного медицинского университета. 2017;15(2):224-7 [Bushma K. M., Sheshunova E.I., Anufriev A.A. et al. Total epiduritis in intensive care department: clinical case report. Journal of the Grodno State Medical University. 2017;15(2):224-7 (In Russian.)]. URL: http://journal-grsmu.by/index.php/ojs/article/view/2103 (дата доступа: 10.07.2024).
7. Мушкин А.Ю., Вишневский А.А., Перецманас Е.О. и др. Инфекционные поражения позвоночника: Проект национальных клинических рекомендаций. Хирургия позвоночника. 2019;16(4):63-76 [Mushkin A.Yu., Vishnevsky A.A., Peretsmanas E.O. et al. Infectious Lesions of the Spine: Draft National Clinical Guidelines. Russian Journal of Spine Surgery (Khirurgiya Pozvonochnika). 2019;16(4):63-76 (In Russian.)]. DOI: 10.14531/ss2019.4.63-76
8. Ходос Х.-Б.Г. Нервные болезни: Руководство для врачей. М.: ООО «Издательство «Медицинское информационное агентство»; 2013 [Khodos H.-B.G. Nervous diseases: A guide for doctors. Moscow: OOO «Izdatelstvo «Medical information agency»; 2013 (In Russian.)].
9. Снопко С.В., Фирсов С.А., Корнилова И.В. и др. Oсобенности диагностики и лечения гнойных спинальных эпидуритов. Хирургия позвоночника. 2015;12(4):84-87 [Snopko S.V., Firsov S.A., Kornilova I.V. et al. Diagnosis and treatment of purulent spinal epiduritis. Russian Journal of Spine Surgery (Khirurgiya Pozvonochnika). 2015;12(4):84-87 (In Russian.)]. DOI: 10.14531/ss2015.4.84-87
10. Яриков А.В., Фраерман А.П., Перльмуттер О.А. и др. Неспецифические гнойно-воспалительные поражения позвоночника: спондилодисцит, эпидурит. Журнал им. Н.В. Склифосовского «Неотложная медицинская помощь». 2019;8(2):175-185 [Yarikov A.V., Fraerman A.P., Perlmutter O.A. et al. Nonspecific Pyoinflammatory Lesions of the Spine: Spondylodiscitis, Epiduritis. Russian Sklifosovsky Journal "Emergency Medical Care". 2019;8(2):175-185 (In Russian.)]. DOI: 10.23934/2223-9022-2019-8-2-175-185
11. Фадеев Б.П. Карабаев Б.П. Диагностика и лечение гнойных спинальных эпидуритов. СПб.: ВМедА; 2004 [Fadeev B.P, Karabaev I.Sh. Diagnosis and Treatment of Pyogenic Spinal Epiduritis. St. Petersburg: VMedA; 2004 (In Russian.)].
12. Протас Р.Н., Кубраков К.М., Рихтер А.В. Трудности диагностики спинальных эпидуритов. Вестник Витебского государственного медицинского университета. 2004; 3(2): 95–97 [Protas R.N., Kubrakov K.M., Rikhter A.V. Difficulties in diagnosis of spinal epiduritis. Vestnik Vitebskogo gosudarstvennogo meditsinskogo universiteta. 2004; 3 (2): 95–97 (In Russian.)]. URL: https://core.ac.uk/download/pdf/80149688.pdf (дата доступа: 10.07.2024).
13. Гончаров М.Ю., Горева Я.А. Перспективы улучшения специализированной помощи пациентам с неспецифическими гнойными заболеваниями позвоночника. Innova. 2020;(3):18-24 [Goncharov M.Yu., Goreva Ya.A. Prospects for improving specialized care for patients with nonspecific purulent diseases of the spine. Innova. 2020;(3):18-24 (In Russian.)]. DOI: 10.21626/innova/2020.3/03
14. Гончаров М. Ю., Чистякова К.И., Рудь К.О. Неспецифические спондилиты как оппортунистическая инфекция у ВИЧ-инфицированных пациентов. Уральский медицинский журнал. 2019;13(181):24-27 [Goncharov M.U., Chistyakova K.I., Rud K.O. Nonspecific spondylitis as an opportunistic infection in HIV-infected patients. Ural Medical Journal. 2019;13(181):24-27 (In Russian.)]. DOI: 10.25694/URMJ.2019.13.10
15. Латышева В.Я., Филюстин А.Е., Юрашкевич Н.В. и др. Семиотика, диагностика и лечение гнойного эпидурита. Клинические наблюдения. Медико-биологические проблемы жизнедеятельности. 2020;(1):161-168 [Latysheva V.Ya., Filustin A.E., Yurashkevich N.V. et al. Semiotics, diagnostics and treatment of purulent epiduritis. Clinical cases. Medical and Biological Problems of Life Activity. 2020;(1):161-168 (In Russian.)]. URL: https://medbio.ejournal.by/jour/article/view/285?locale=ru_RU (дата доступа: 10.07.2024).
16. Китов Б.Д., Желязков Х.Б., Петкова А.С. и др. Эпидуральные абсцессы позвоночника как осложнение спондилодисцита: ретроспективное одноцентровое исследование. Хирургия позвоночника. 2017;14(4):103-109 [Kitov B.D., Jelyazkov H.B., Petkova A.S. et al. Spinal epidural abscesses as a complication of spondylodiscitis: a retrospective single-center study. Russian Journal of Spine Surgery (Khirurgiya Pozvonochnika). 2017;14(4):103-109 (In Russian.)]. DOI: 10.14531/ss2017.4.103-109
Об авторах
Наталья Анатольевна ДвойниковаРоссия
к.м.н., врач - клинический фармаколог, ФГБОУ ВО ИГМУ Минздрава России, 664003, г. Иркутск, ул. Красного Восстания, 1
Людмила Аполинариевна Булгатова
Россия
врач-терапевт, ФГБОУ ВО ИГМУ Минздрава России, 664003, г. Иркутск, ул. Красного Восстания, 1
Наталья Юрьевна Алексеева
Россия
д.м.н., профессор кафедры общественного здоровья и здравоохранения ФГБОУ ВО ИГМУ Минздрава России, 664003, г. Иркутск, ул. Красного Восстания, 1
Рецензия
Для цитирования:
Двойникова Н.А., Булгатова Л.А., Алексеева Н.Ю. ГНОЙНЫЙ ЭПИДУРИТ: ОПИСАНИЕ КЛИНИЧЕСКОГО СЛУЧАЯ В ПРАКТИКЕ ВРАЧА-ТЕРАПЕВТА. Байкальский медицинский журнал. 2024;3(4):50-58. https://doi.org/10.57256/2949-0715-2024-4-50-58
For citation:
Dvoynikova N.A., Bulgatova L.A., Alekseeva N.Yu. PURULENT EPIDURITIS: CASE HISTORY IN GENERAL PRACTITIONER PRACTICE. Baikal Medical Journal. 2024;3(4):50-58. (In Russ.) https://doi.org/10.57256/2949-0715-2024-4-50-58
















