Перейти к:
РЕДКИЙ СЛУЧАЙ ОБТУРАЦИОННОЙ КИШЕЧНОЙ НЕПРОХОДИМОСТИ: ТОНКО-ТОЛСТОКИШЕЧНАЯ ИНВАГИНАЦИЯ У ВЗРОСЛОГО
https://doi.org/10.57256/2949-0715-2024-1-38-44
Аннотация
Описание клинического случая. В статье представлен редкий случай обтурационной кишечной непроходимости – тонко-толстокишечной инвагинации у взрослого. У пациента отсутствовали предрасполагающие факторы к возникновению инвагинации (ранее перенесенные операции на органах брюшной полости, опухоли кишки). Клиническая картина имела атипичное течение, отсутствовали признаки, характерные для острой обтурационной кишечной непроходимости и другой острой хирургической патологии. Больной госпитализирован в терапевтическое отделение с диагнозом: хронический панкреатит, обострение. Проводилась дифференциальная диагностика между острым аппендицитом, дивертикулом Меккеля и панкреатитом. Ультразвуковое исследование органов брюшной полости выявило кольцевидное образование в правой подвздошной области, анализ крови не показал признаков острого воспаления, компьютерная томография с контрастированием кишечника также выявила образование с четкими границами в правой подвздошной области. Также проводились повторные диагностические исследования, которые не прояснили ситуацию и не дали достоверного результата. Клиническая картина острой кишечной непроходимости развилась на 3 сутки госпитального периода. Больной был консультирован хирургом. Пациенту было предпринято оперативное вмешательство, во время которого была выявлена причина непроходимости – тонко-толстокишечная инвагинация. Проведена дезинвагинация, кишка при ревизии признана жизнеспособной, резекция кишки не проводилась. Пациент выписан с выздоровлением. Результат лечения расценен, как хороший.
Заключение. Особенность этого клинического наблюдения в том, что данная патология характерна для детского возраста. У взрослых пациентов инвагинация наблюдается крайне редко и в основном у пациентов с опухолями кишечника. Трудность для диагностики представляла нетипичная картина кишечной непроходимости. Данное клиническое наблюдение свидетельствует о трудностях выбора верной хирургической тактики у больных с нетипичной клинической картиной заболевания. В таких сомнительных случаях в арсенал методов исследования можно дополнительно включать диагностическую лапароскопию.
Ключевые слова
Для цитирования:
Белобородов В.А., Кожевников М.А. РЕДКИЙ СЛУЧАЙ ОБТУРАЦИОННОЙ КИШЕЧНОЙ НЕПРОХОДИМОСТИ: ТОНКО-ТОЛСТОКИШЕЧНАЯ ИНВАГИНАЦИЯ У ВЗРОСЛОГО. Байкальский медицинский журнал. 2024;3(1):38-44. https://doi.org/10.57256/2949-0715-2024-1-38-44
For citation:
Beloborodov V.A., Kozhevnikov M.A. A RARE CASE OF OBTURATORY INTESTINAL OBSTRUCTION: SMALL-COLON INVAGINATION IN AN ADULT. Baikal Medical Journal. 2024;3(1):38-44. (In Russ.) https://doi.org/10.57256/2949-0715-2024-1-38-44
Введение
Обтурационная кишечная непроходимость является частым заболеванием желудочно-кишечного тракта (ЖКТ), требующим хирургического лечения. Причинами обтурации являются опухоли кишки, инородные тела и инвагинация кишки [1,2,3,4,5,6,7,8]. Инвагинация – это самая частая причина непроходимости у детей, преимущественно раннего возраста [9,10]. У взрослых пациентов это явление крайне редкое и количество случаев не превышает 5 % от общего числа всех случаев обтурационной кишечной непроходимости [11]. Проведенные исследования показали, что предрасполагающими факторами инвагинации кишки у взрослых являются ранее перенесенные операции на кишечнике, сопровождающиеся спаечным процессом, и опухоли кишки, в 80 % злокачественные и в 20 % доброкачественные [12,13,14,15]. Клиническая картина значительно отличается от типичного течения острой кишечной непроходимости, имеет стертое течение, невыраженные симптомы. Постановка точного диагноза вызывает во многих случаях затруднение. Наиболее информативным исследованием при инвагинации кишки являются рентгенконтрастые методы исследования. Это, прежде всего, мультиспиральная компьютерная томография (МСКТ) органов брюшной полости с пероральным контрастированием ЖКТ, ирригография, рентгенография органов брюшной полости с исследованием пассажа контраста по ЖКТ [14,15,16,17,18,19]. Таким образом, постановка точного диагноза вызывает затруднение и операция проводится в более поздние сроки, что неблагоприятно сказывается на состоянии больных и результатах лечения [20].
Клинический пример
Представляем клиническое наблюдение тонко-толстокишечной инвагинации у взрослого пациента без предрасполагающих факторов и атипичной клинической картиной.
Больной Б., 36 лет поступил 29.09.2022 г. на лечение в Областное Государственное бюджетное учреждение здравоохранения «Иркутская городская клиническая больница № 1». При поступлении предъявлял жалобы на схваткообразные боли в животе непостоянного характера, связанные с приемом пищи, вздутие живота, «урчание» в животе. Данные жалобы беспокоили на протяжении двух месяцев, в течение последних семи дней отмечает усиление болевого синдрома. Операций на органах брюшной полости не было. В марте 2022 года была сделана диагностическая фиброколоноскопия, выявлен полип поперечно-ободочной кишки, выполнена полипэктомия. При поступлении состояние больного расценено как средней степени тяжести, в сознании, контактен, адекватен, со стороны органов дыхания и сердечно-сосудистой системы патологических изменений нет. Живот незначительно увеличен в размерах, участвует в акте дыхания, мягкий, мышечный дефанс отсутствует, при пальпации умеренно болезненный в эпигастрии, симптомов раздражения брюшины нет, перистальтика кишечника активная. Со слов больного стул был утром, оформленный, без патологических примесей. Мочеиспускание свободное. При проведении УЗИ органов брюшной полости выявлены следующие изменения: диффузные изменения в поджелудочной железе. Свободной жидкости в брюшной полости не выявлено. В правой подвздошной области изоэхогенная кольцевидная структура 87×42 мм. Заключение: Острый аппендицит? В общем анализе крови признаки острого воспаления отсутствуют, признаков анемии нет: число лейкоцитов – 8,85×1012 л, эритроцитов – 5,06×109 л, уровень гемоглобина – 144 г/л. На момент осмотра дежурным хирургом данных за острый аппендицит и другую ургентную патологию органов брюшной полости не выявлено. Пациент госпитализирован на лечение в гастроэнтерологическое отделение с диагнозом: хронический панкреатит, болевая форма, обострение.
В течение суток проводилась консервативная терапия (инфузионно-спазмолитическое лечение, ферментативные препараты, прокинетики). Состояние больного без существенной динамики, сохраняется болевой синдром в эпигастрии и по ходу поперечно-ободочной кишки, перистальтика вялая, рвоты нет, газы отходят, стул самостоятельный однократно. «Шума плеска» нет. Выполнено УЗИ органов брюшной полости в динамике: в правой подвздошной области петля кишки до 4 см в диаметре, толщиной до 4 мм, вокруг полоска жидкости. После дополнительной подготовки выполнена МСКТ органов брюшной полости и забрюшинного пространства с контрастированием кишечника водорастворимым контрастом (рис. 1, 2, 3). Дополнительно проведено внутривенное усиление контрастированием с оценкой сосудистой фазы исследования (рис. 4). Выявлены следующие изменения: тесно прилегая к медиальной стенке подвздошной кишки на расстоянии 6 см от слепой кишки, на фоне циркулярно утолщенной стенки (до 9,4 мм) прослеживается образование овальной формы с четкими ровными контурами (23-34 ед.Н) размерами 49×27 мм. Окружающая клетчатка незначительно инфильтрирована, без жидкостных скоплений. Аппендикс в типичном месте, отхождения от купола слепой кишки не прослеживается, клетчатка в правой подвздошной области не инфильтрирована. Заключение: картина, более вероятно, воспаленного дивертикула Меккеля, осложненного илеитом. Аппендикулярное образование, в атипичном месте, маловероятно.
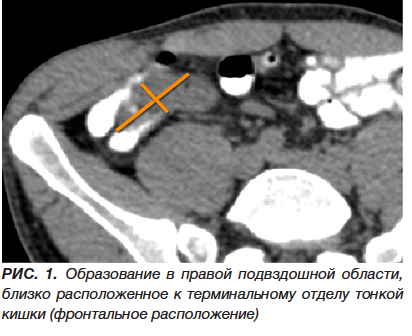
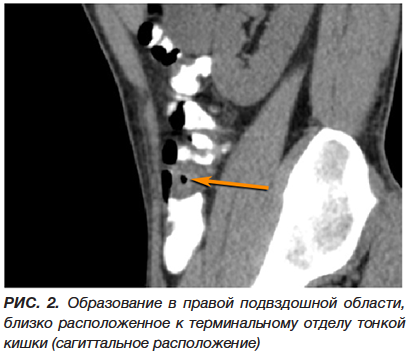
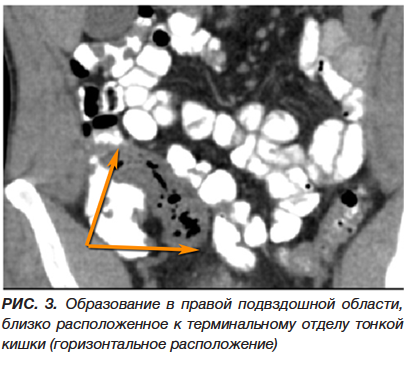
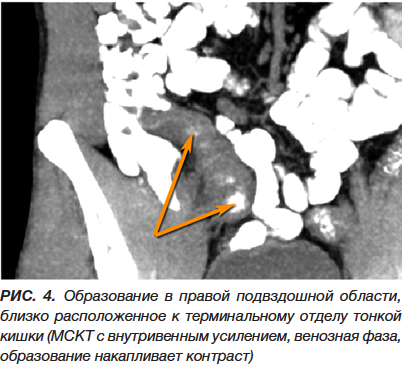
Пациент повторно осмотрен хирургом 30.09.2022 и переведен в хирургическое отделение с предварительным диагнозом: аппендикулярный инфильтрат. Продолжена консервативная терапия. Убедительных данных за хирургическую патологию, требующую экстренного оперативного вмешательства, на момент осмотра не выявлено, 01.10.2022 отмечена небольшая положительная динамика в состоянии больного: уменьшился болевой синдром, перестала беспокоить тошнота, появился аппетит, в общем анализе крови от признаков воспаления нет.
На вторые сутки нахождения больного в хирургическом отделении в ночь с 01.10.2022 на 02.10.2022 в состоянии больного появилась неотчетливая медленно прогрессирующая отрицательная динамика в виде усиления болевого синдрома, вздутия живота, затрудненного отхождение стула и газов. Выполнена обзорная рентгенография брюшной полости, признаков острой кишечной непроходимости нет. Ситуация расценена как нарушение пассажа по ЖКТ неуточненной этиологии и принято решение о хирургическом лечении. Больной переведен в палату интенсивной терапии для предоперационной подготовки. Утром 02.10.2022 г. выполнена срединная лапаротомия. В брюшной полости незначительное количество прозрачного выпота, спаечного процесса, признаков перитонита нет. Причиной нарушения пассажа по ЖКТ явилась классическая в детской хирургической практике инвагинация подвздошной кишки в восходящий отдел ободочной через илеоцекальный переход. Извлечено 40 см (!) тонкой кишки из просвета слепой и восходящего отдела поперечно-ободочной кишки. Несмотря на длительность заболевания (3 суток) инвагинированная кишка была без признаков некроза, отечна, жизнеспособна, в брыжейке инвагинированной кишки ненапряженная гематома 20х25 мм. Выполнена инъекция 40 мл 0,25 % раствора новокаина в область брыжейки тонкой кишки. Операция закончена санацией и дренированием брюшной полости. Течение послеоперационного периода без осложнений. Дренаж из брюшной полости удален на 2 сутки. 09.10.2022 г. выполнено УЗИ органов брюшной полости: петли кишечника расширены до 36 мм, перистальтика активная. Пациент в удовлетворительном состоянии выписан 10.10.2022 г. на 8 сутки после операции. В октябре 2023 г. пациент опрошен по телефону. Жалоб не имеет, чувствует себя удовлетворительно. Повторных операций не было. От предложенного обследования и осмотра пациент отказался.
Обсуждение
Сравнивая наш обобщенный опыт лечения пациентов с инвагинациями с данными литературы, мы приходим к аналогичным выводам о редкости подобных случаев [7, 11] в хирургической практике во всем мире у взрослых пациентов [9, 10]. Отсутствие предрасполагающих к инвагинации факторов (послеоперационные спайки и опухоли кишечника) [12, 13, 15] постановка точного диагноза до операции затруднительна и результаты распространенных методов диагностики [14, 15, 17, 18] не всегда совпадают с клинической картиной. В выборе способов лечения мы, как и большинство авторов, ориентируемся, прежде всего, на клиническую картину и активно применяем хирургические методы лечения [6, 7, 11, 20].
Заключение
Данное клиническое наблюдение позволило сделать нам следующее заключение: тонко-толстокишечная инвагинация у взрослого пациента – крайне редкая форма обтурационной кишечной непроходимости. Клиническая картина нетипична, течение заболевания носит стертый характер. Положительная динамика в состоянии больного после инфузионно-спазмолитической терапии, молодой возраст пациента (36 лет), отсутствие ранее перенесенных операций и данные фиброколоноскопии (отсутствие образований в кишечнике) затруднили раннюю постановку диагноза инвагинации. Данные УЗИ и МСКТ органов брюшной полости не совпадали с клинической картиной и были расценены как аппендикулярный инфильтрат, который подлежит консервативному лечению. Хирургическое лечение – дезинвагинация – несмотря на длительное течение заболевание (3 суток) привело к полному выздоровлению пациента.
Список литературы
1. Krouse RS. Malignant bowel obstruction. J Surg Oncol. 2019;120(1):74-77. DOI:10.1002/jso.25451
2. Catena F., De Simone B., Coccolini F. et al. Bowel obstruction: a narrative review for all physicians. World J Emerg Surg. 2019;14:20. DOI:10.1186/s13017-019-0240-7
3. Fackche NT, Johnston FM. Malignant Bowel Obstruction. Adv Surg. 2021;55:35-48. DOI:10.1016/j.yasu.2021.05.003
4. Alsharawneh A, Maddigan J. The Oncological Emergency of Intestinal Obstruction: ED Recognition and Treatment Outcomes. Semin Oncol Nurs. 2021;37(5):151207. DOI:10.1016/j.soncn.2021.151207
5. Peñuelas CF, Márquez MÁG, Moreno LS, Ruiz JAL. Intestinal obstruction due to a trichobezoar. Cir Esp (Engl Ed). 2023;101(5):369. DOI:10.1016/j.cireng.2022.09.024
6. Арутюнян А.С., Левитский В.Д., Киселев В.В. и др. Клиническое наблюдение тонкокишечной непроходимости при множественных диоспиробезоарах желудочно-кишечного тракта. Журнал им. Н.В. Склифосовского «Неотложная медицинская помощь». 2020;9(2):281–291 [Harutyunyan A.S., Levitsky V.D., Kiselev V.V. et al. Clinical Case of a Patient with Small Bowel Obstruction and Multiple Diospirobesoaras of the Gastrointestinal Tract. Russian Sklifosovsky Journal «Emergency Medical Care». 2020;9(2):281-291 (In Russian)]. DOI:10.23934/2223-9022-2020-9-2-281-291
7. Большаков Д.В., Валиуллин Н.З., Бурганов Р.Р. Редкий случай острой обтурационной тонкокишечной непроходимости, обусловленной фитобезоаром. Казанский медицинский журнал. 2013;94(1):134-135 [Bolshakov D.V., Valiullin N.Z., Burganov R.R. A rare case of intestinal obstruction as a result of phytobezoar. Kazan medical journal. 2013;94(1):134-135 (In Russian)]. DOI: 10.17816/KMJ1789
8. Morales-Ortiz JA, Cota-Novoa MM, Mora GFB et al. Intestinal obstruction secundary to gallstone ileus: case report. Obstrucción intestinal secundaria a íleo biliar: reporte de caso. Cir Cir. 2021;89(S2):31-33. DOI:10.24875/CIRU.21000022
9. Jain S, Haydel MJ. Child Intussusception. In: StatPearls. Treasure Island (FL): StatPearls Publishing; April 10, 2023.
10. Гумеров А.А., Неудачин А.Е., Нафикова Р.А. и др. Послеоперационная инвагинация кишечника у детей. Хирургия. Журнал им. Н.И. Пирогова. 2022;(11):68 72 [Gumerov AA, Neudachin AE, Nafikova RA et al. Postoperative intussusception in children. Pirogov Russian Journal of Surgery = Khirurgiya. Zurnal im. N.I. Pirogova. 2022;(11):68 72 (In Russian)]. DOI:10.17116/hirurgia202211168
11. Ермолов А.С., Ярцев П.А., Лебедев А.Г. и др. Илеоцекальная инвагинация кишечника. Хирургия. Журнал им. Н.И. Пирогова. 2018;9:76-80 [Ermolov AS, Yartsev PA, Lebedev AG et al. Ileocecal intussusceptions. Pirogov Russian Journal of Surgery = Khirurgiya. Zurnal im. N.I. Pirogova. 2018;9:76-80 (In Russian)]. DOI:10.17116/hirurgia201809177
12. Wu C, Ye K. Small intestinal metastasis combined with intussusception after surgery for breast tumor. Asian J Surg. 2022;45(8):1605-1606. DOI:10.1016/j.asjsur.2022.03.041
13. Данилов М.А., Атрощенко А.О., Поздняков С.В., Саакян Г.Г. Илеоцекальная инвагинация на фоне метастаза меланомы в подвздошной кишке: клинический случай и обзор литературы. Рос журн гастроэнтерол гепатол колопроктол. 2018; 28(3):101-105 [Danilov M.A., Atroschenko A.O., Pozdnyakov S.V., Saakyan G.G. Ileocecal intussusception in a patient with ileal melanoma metastasis: clinical case and review of the literature. Russian Journal of Gastroenterology, Hepatology, Coloproctology. 2018;28(3):101-105 (In Russian)]. DOI:10.22416/1382-4376-2018-28-3-101-105
14. Plut D, Phillips GS, Johnston PR, Lee EY. Practical Imaging Strategies for Intussusception in Children. AJR Am J Roentgenol. 2020;215(6):1449-1463. DOI:10.2214/AJR.19.22445
15. Никонорова Т.А., Ростовцев М.В., Нуднов Н.В. и др. КТ-диагностика кишечной непроходимости, вызванной инвагинацией на фоне липомы в стенке тощей кишки. Вестник рентгенологии и радиологии. 2022;103(1-3):69-76 [Nikonorova T.А., Rostovtsev M.V., Nudnov N.V. et al. CT Diagnostics of Intestinal Obstruction Caused by Invagination Due to the Jejunal Wall Lipoma. Journal of radiology and nuclear medicine. 2022;103(1-3):69-76 (In Russian)]. DOI:10.20862/0042-4676-2022-103-1-3-69-76
16. Otero HJ, White AM, Khwaja AB et al. Imaging Intussusception in Children's Hospitals in the United States: Trends, Outcomes, and Costs. J Am Coll Radiol. 2019;16(12):1636-1644. DOI:10.1016/j.jacr.2019.04.011
17. Li Z, Shi L, Zhang J, et al. Imaging Signs for Determining Surgery Timing of Acute Intestinal Obstruction. Contrast Media Mol Imaging. 2022;2022:1980371. DOI:10.1155/2022/1980371
18. Литвиненко И.В., Пронькина Е.В., Ростовцев М.В. и др. КТ-диагностика тонко-толстокишечной инвагинации. Клиническое наблюдение. Медицинская визуализация. 2019;23(1):38–42 [Litvinenko I.V., Pronkina E.V., Rostovtsev M.V. et al. Possibilities of CT in the diagnostics of small bowel-colonic invagination. Clinical observation. Medical Visualization. 2019;(1):38-42 (In Russian)]. DOI:10.24835/1607-0763-2019-1-38-42
19. Li XZ, Wang H, Song J, Liu Y, Lin YQ, Sun ZX. Ultrasonographic Diagnosis of Intussusception in Children: A Systematic Review and Meta-Analysis. J Ultrasound Med. 2021;40(6):1077-1084. DOI:10.1002/jum.15504
20. Колоцей В.Н., Смотрин С.М. Инвагинационная кишечная непроходимость в клинической практике ургентного хирурга. Журнал Гродненского государственного медицинского университета. 2016;3;132-135 [Kolocej V.N., Smotrin S.M. Intestinal invagination in clinical practice of surgeon performing urgent procedures. Journal of the Grodno State Medical University. 2016;3;132-135 (In Russian)]. http://journal-grsmu.by/index.php/ojs/article/view/1994 [дата доступа: 06.12.2023].
Об авторах
Владимир Анатольевич БелобородовРоссия
д.м.н., профессор, зав. кафедрой общей хирургии ФГБОУ ВО ИГМУ Минздрава России
Михаил Александрович Кожевников
Россия
к.м.н., ассистент кафедры общей хирургии ФГБОУ ВО ИГМУ Минздрава России
Рецензия
Для цитирования:
Белобородов В.А., Кожевников М.А. РЕДКИЙ СЛУЧАЙ ОБТУРАЦИОННОЙ КИШЕЧНОЙ НЕПРОХОДИМОСТИ: ТОНКО-ТОЛСТОКИШЕЧНАЯ ИНВАГИНАЦИЯ У ВЗРОСЛОГО. Байкальский медицинский журнал. 2024;3(1):38-44. https://doi.org/10.57256/2949-0715-2024-1-38-44
For citation:
Beloborodov V.A., Kozhevnikov M.A. A RARE CASE OF OBTURATORY INTESTINAL OBSTRUCTION: SMALL-COLON INVAGINATION IN AN ADULT. Baikal Medical Journal. 2024;3(1):38-44. (In Russ.) https://doi.org/10.57256/2949-0715-2024-1-38-44
JATS XML













